 5-6 березня 2013 року у НМАПО ім. П.Л. Шупика відбулася Міжнародна конференція «Сучасні підходи до виходжування глибоко недоношених дітей: міжнародний досвід і реалії України». Її організаторами були МОЗ України, НМАПО ім. П.Л. Шупика, Україно-Швейцарська Програма «Здоров’я матері та дитини». Основною тематикою заходу, у якому взяли участь понад 200 практикуючих фахівців з усіх регіонів України, в тому числі головні спеціалісти з неонатології управлінь охорони здоров’я ОДА, завідувачі неонатологічних відділень обласних перинатальних центрів, було обговорення проблем сучасної неонатології. Мова йшла про регіоналізацію перинатальної допомоги, організацію транспортування новонароджених, стабілізацію новонароджених із дуже низькою масою тіла при народженні, нейропротекцію глибоко недоношених малюків тощо.
5-6 березня 2013 року у НМАПО ім. П.Л. Шупика відбулася Міжнародна конференція «Сучасні підходи до виходжування глибоко недоношених дітей: міжнародний досвід і реалії України». Її організаторами були МОЗ України, НМАПО ім. П.Л. Шупика, Україно-Швейцарська Програма «Здоров’я матері та дитини». Основною тематикою заходу, у якому взяли участь понад 200 практикуючих фахівців з усіх регіонів України, в тому числі головні спеціалісти з неонатології управлінь охорони здоров’я ОДА, завідувачі неонатологічних відділень обласних перинатальних центрів, було обговорення проблем сучасної неонатології. Мова йшла про регіоналізацію перинатальної допомоги, організацію транспортування новонароджених, стабілізацію новонароджених із дуже низькою масою тіла при народженні, нейропротекцію глибоко недоношених малюків тощо.
Регіоналізація перинатальної допомоги
«За останні роки спостерігається позитивна демографічна ситуація. За 2012 рік народилося на 18 тис. немовлят більше, ніж у 2011 році. Але дуже суттєвою проблемою залишається материнська та малюкова смертність. Материнська смертність порівняно з попередніми роками знизилася на 20%. А от показник дитячої смертності, на жаль, значно перевищує цей показник у європейських країнах. Також значно збільшилася питома вага передчасних пологів та недоношених дітей. У 2007 році народилося 460 глибоко недоношених немовлят, а у 2012 — вже 732, тобто в 1,5 разу більше. Тому нагальною потребою є поліпшення навичок медичного персоналу, оптимізація фінансування на лікування, запобігання інвалідності і — що надзвичайно важливо — подальша реабілітація таких дітей», — зауважила Світлана ОСТАШКО, заступник Директора Департаменту реформ та розвитку медичної допомоги МОЗ України.
 Єлизавета ШУНЬКО,
Єлизавета ШУНЬКО,
головний позаштатний спеціаліст з неонатології МОЗ України, професор
«Перинатальна допомога — досить складний, високотехнологічний напрямок медичної допомоги. Перинатальний період складає всього 1% від усієї тривалості життя. Але саме у цей період відбуваються всі найважливіші події щодо формування здоров’я та стану подальшого розвитку дитини. Тому саме перинатальний період — найважливіший у житті людини. За даними Міністерства охорони здоров’я, 70% дітей, що помирають протягом першого року життя, гинуть через перинатальні причини та вроджені вади розвитку в неонатальному періоді. Зокрема, через розлади дихальної системи, внутрішньошлуночкові та субарахноїдальні крововиливи, інфекції, гіпоксію в пологах і вроджені аномалії розвитку.
Нова система перинатальної допомоги базується на регіоналізації допомоги та створенні мережі перинатальних центрів. Уже підготовлені робочі настанови із регіоналізації медичної допомоги: їх відпрацьовували українські фахівці із залученням найкращого міжнародного досвіду. У практичних настановах представлено теоретичне підґрунтя та шляхи практичної реалізації алгоритму дій з розбудови трирівневої системи перинатальної допомоги та інструменти її оцінки. Основним напрямком регіоналізації перинатальної допомоги є встановлення чіткої відповідності ступеня ризику пологів для матері та дитині до реальних можливостей лікувального закладу. В кожному регіоні України вже створено та затверджено концепцію такої допомоги і створюється мережа закладів трьох рівнів, об’єднаних у єдину систему. Визначено умови, що мають бути у закладах всіх рівнів».
Новий національний протокол з первинної реанімації
 Дмитро ДОБРЯНСЬКИЙ,
Дмитро ДОБРЯНСЬКИЙ,
професор кафедри факультетської та шпитальної педіатрії Львівського НМУ
«Покращення якості початкової допомоги у пологовому залі — це той чинник, який впливає на результати надання допомоги новонародженим. У масштабах України доля близько 30 тисяч дітей залежить саме від надання допомоги в перші хвилини їх життя. Для нашої країни залишається актуальною проблема асфіксії. У більшості країн світу кількість асфіксій удвічі менша, ніж у нас. Однак у розвинених країнах ця проблема визначається і оцінюється трохи з інших позицій — там до статистики потрапляють лише глибоко недоношені діти з діагнозом «Асфіксія», що призводить до загибелі чи важкої неповносправності. Показовим є приклад із Північної Америки, де порівняли результати за період із 2000 по 2009 рік. У дослідження потрапило майже 350 тис глибоко недоношених дітей із майже 700 лікарень. Результати свідчать, що навіть при їхніх можливостях та обладнанні 50% немовлят із дуже низькою масою тіла та 89% немовлят із масою тіла 501-750 г або померли, або вижили із важкою неповносправністю.
У нашій країні за останні роки відбулися глобальні зміни в організації надання перинатальної допомоги. Мало змінилося лише одне — пологова зала. Пологове приміщення має нагадувати відділення інтенсивної терапії. Саме на цій, новій для України, концепції я і хочу зупинитися.
Одна з фундаментальних концепцій, яка включена в міжнародні рекомендації, відрізняє стабілізацію стану новонароджених від реанімації. Раніше у реанімаційних документах мова йшла про ті 5-10% немовлят, що справді потребували реанімаційних втручань. І жодного слова не було про решту — абсолютну більшість, яким не потрібна реанімація, але допомога у перші хвилини життя може бути важливою. Недоношені діти, як ми знаємо, мають інші проблеми, ніж діти, що постраждали від асфіксії. Також стає зрозуміло, що не тільки дихання є важливим для адаптації дитини, а й гемодинаміка. Всім відомо: під час перетискання пуповини припиняється надходження крові в праву частину серця, що різко зменшує об’єм циркулюючої крові та різко змінює гемодинамічні показники. Загальний об’єм циркулюючої крові у фетально-плацентарній системі становить 110-115 мл/кг. На момент 40 тижнів 2/3 цього об’єму сконцентровані у плода, 1/3 — у плаценті. Якщо дитина народжується при гестації 30 тижнів, ці об’єми інші: половина крові залишається у плаценті! Якщо ми негайно перетискаємо пуповину, об’єм крові у такого новонародженого зменшується вдвічі. Відомо також, що 15-20 мл крові міститься в пуповині і ми можемо витиснути хоча б половину в циркуляцію дитини. За чотири відтискання ми будемо мати 40 мл трансфузії і можемо компенсувати недостатній об’єм. На сьогодні доведено дуже багато переваг пізнього перетискання пуповини для глибоко недоношених дітей. Збільшений об’єм циркулюючої крові забезпечує достовірно меншу кількість переливань крові, кращий кровоплин у верхній порожнистій вені, кращий лівошлуночковий викид, збільшений індекс церебральної оксигенації тощо. Відомо, що техніка і практика відтискання пуповини може мати подібний ефект. Зокрема, було проведено п’ять рандомізованих і вісім контрольованих досліджень, результати яких підтвердили той самий позитивний ефект і довели відсутність негативного у практиці витискання пуповинної крові. У Європі це вже усталена практика. Тому ця проста і важлива технологія потребує організаційних змін. Рекомендації нового протоколу щодо перетискання: помістити дитину у пластиковий мішок (якщо її вік менше 28 тижнів), у разі відсутності самостійного дихання — відокремити і перенести у реанімаційне місце. Якщо самостійне дихання є — затримати перетискання на 30-45 с, коли з будь-яких причин очікування неможливе, варто використати практику витискання крові із пуповини для екстреного відновлення об’єму циркулюючої крові.
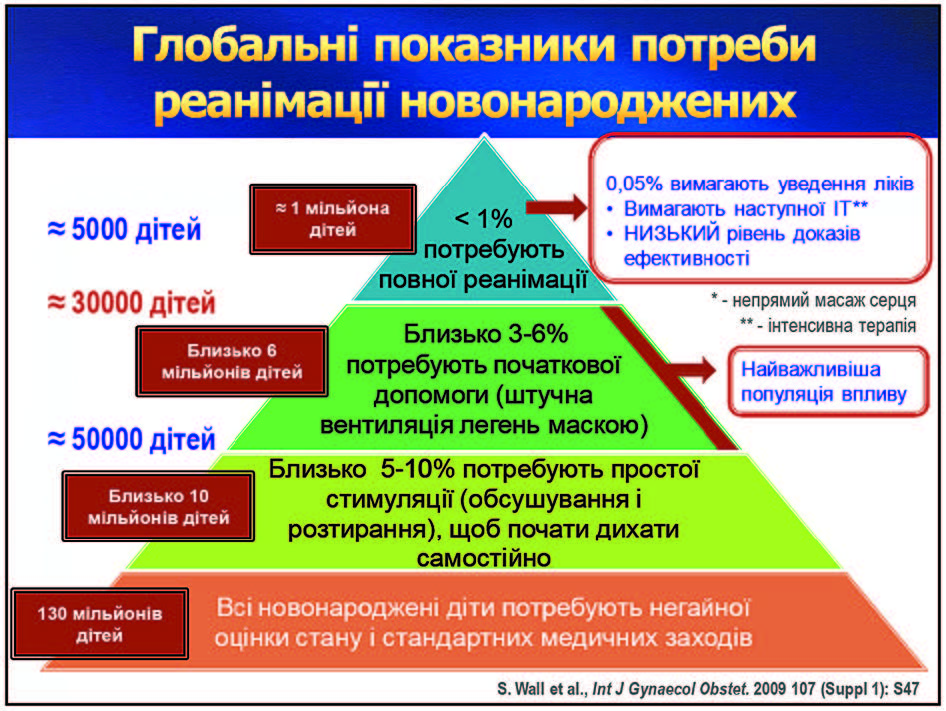
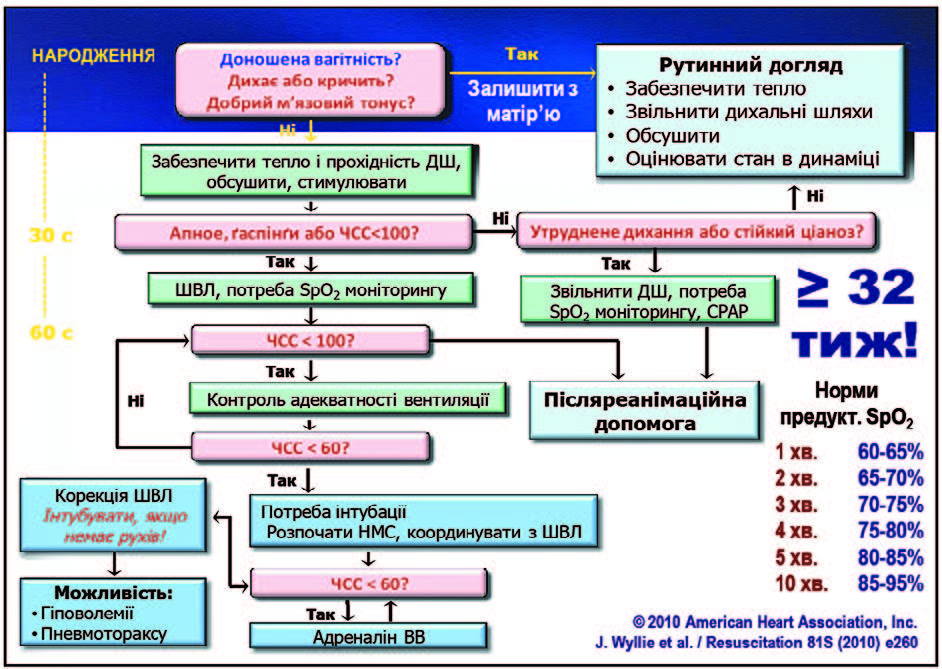
Наступний надзвичайно важливий момент — наша здатність об’єктивно оцінити стан новонародженої дитини. Висновок простий: ми не можемо здійснити об’єктивну оцінку, використовуючи лише власні органи чуттів! Візуальна оцінка кольору шкіри й адекватності самостійного дихання, особливо у глибоко недоношених дітей, є суб’єктивною і вкрай неточною! Про шкалу Апгар взагалі годі говорити. З’ясувалося, що і методи визначення частоти серцевих скорочень є дуже неточними, а інтерпретувати їх взагалі проблематично. Доведено: лікар не може розрізнити десатурацію, нормальну сатурацію та гіперсатурацію лише за кольором. Крім того, ми знаємо, що в нормі дитина має народитися синьою, а далі — рожевіти. Цей процес займає до 10 хвилин. Відповідно, у недоношених і глибоко недоношених дітей це відбувається значно повільніше. А рекомендації стосовно залежності рівня сатурації від віку дитини — універсальні (і для доношених, і для недоношених). Інша проблема: коли порівняли дані аускультатичних вимірів та ЕКГ, виявилася дуже суттєва похибка. Нещодавно було проведено дослідження, яке мало на меті перевірити, наскільки точно спеціалісти в симульованих умовах можуть правильно оцінити частоту серцевих скорочень під час реанімації. Виявилось, що частота похибок сягала 50%, а на етапі початкової оцінки навіть перевищувала 50%! Автори цього дослідження зробили висновок: визначення ЧСС клінічними методами під час реанімації новонароджених не дає недостовірних даних. Потрібно використовувати монітор — іншої альтернативи немає! До речі, велика кількість здорових дітей у першу хвилину життя мають ЧСС менше 100. Формально — потрібна реанімація. Висновок простий: не варто поспішно оцінювати ЧСС — враховуємо інші ознаки.
Таким чином, визначення потреби реанімації чи стабілізації стану на сьогодні пропонується робити за двома ознаками: наявність самостійного дихання і стан м’язового тонусу. Центральною концепцією є перша «золота хвилина», дії під час якої є стандартизованими (за межами цієї хвилини вже немає таких жорстких рамок). Основні засилля мають бути спрямовані на забезпечення вентиляції легень. Це пріоритет як для реанімації, так і для стабілізації стану. Потрібно пам’ятати: якщо інкубується трахея — втрачаються фізіологічні механізми адаптації. А самостійні дихальні зусилля дитини є надзвичайно важливими. Якщо ми можемо їх використати, то варто це зробити, навіть за умови, що газообмін мінімальний. Завдання початкової дихальної підтримки — звільнити легені від рідини, створити функціональну залишкову ємність легень, стимулювати самостійне дихання штучною аерацією та мінімізувати ризик уражень. На сьогодні питання, як забезпечувати початкову дихальну підтримку — відкрите. Коли раніше мова йшла про дихальну підтримку як про початок реанімації, то сьогодні у якості показання ми розглядаємо очевидні у дитини після народження дихальні розлади і менший ніж 32 тижні термін гестації. У міжнародних рекомендаціях у цих випадках мова йде про штучну вентиляцію під позитивним тиском. Є й нові рекомендації щодо створення позитивного тиску наприкінці видиху. Але у наших умовах (враховуючи проблеми із обладнанням) для створення тиску як правило потрібна Т-система. Для дітей віком менше 32 тижнів вентиляцію легень рекомендується робити із початковою концентрацією кисню 30%. Усі останні дослідження показали, що під час використання повітря результати будуть значно гіршими. Але для того, щоб реалізувати всі ці вимоги, потрібні змішувачі, пульсоксимерти та додаткове дихальне обладнання. Коли це неможливо забезпечити, рекомендується віддати перевагу повітрю перед чистим киснем.
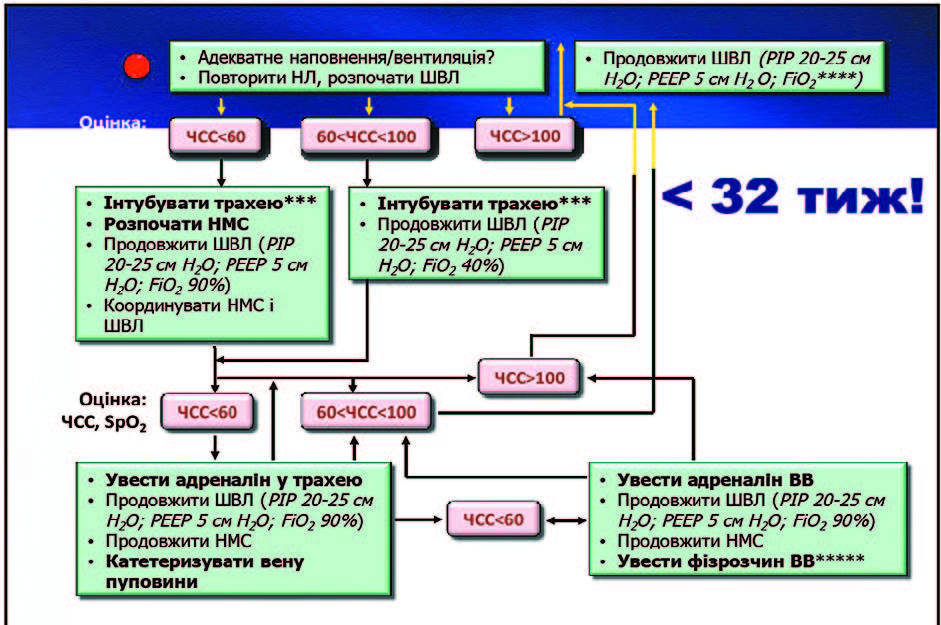
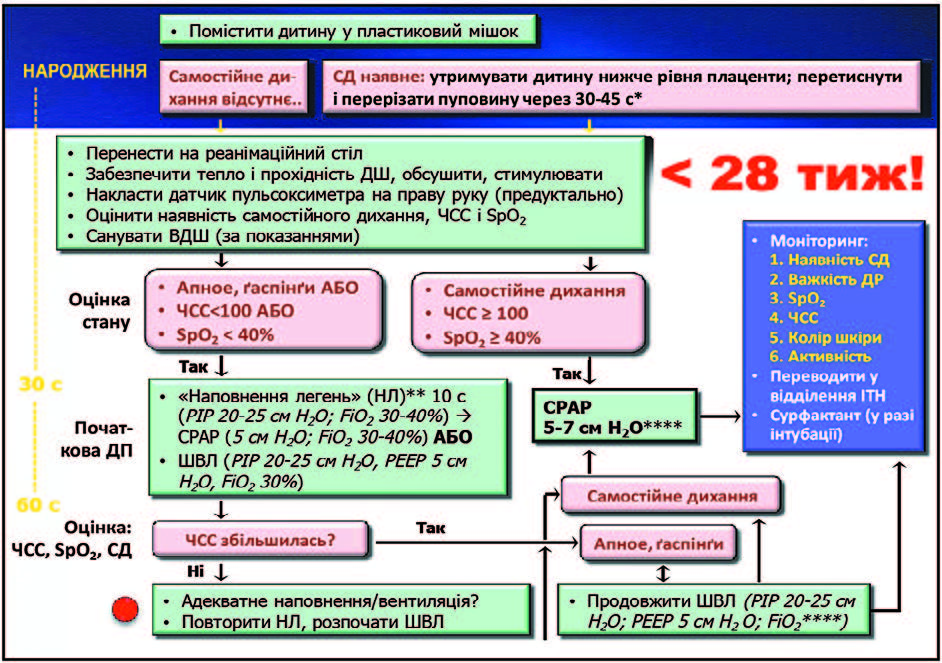
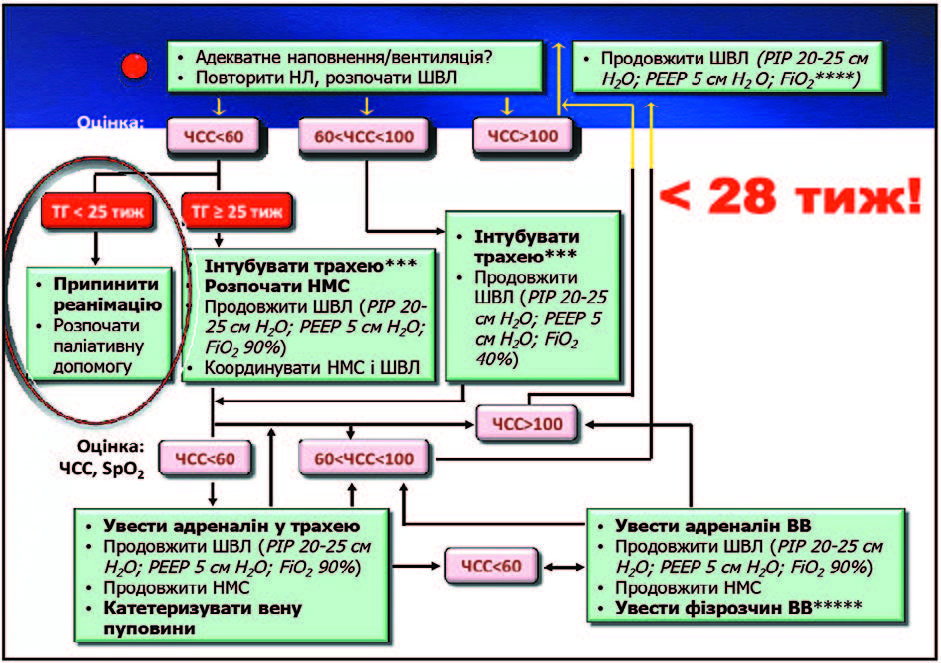
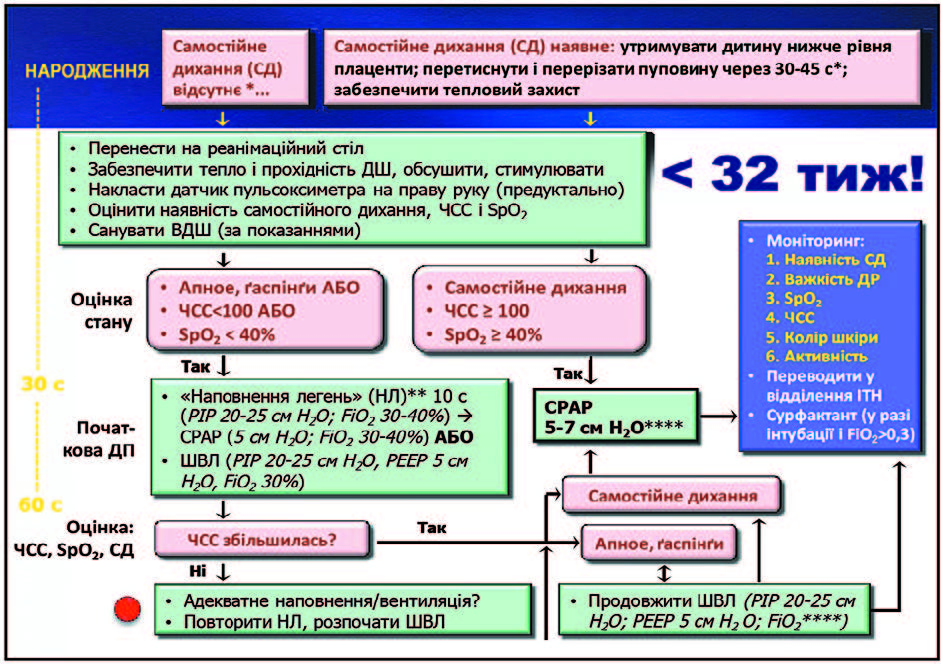
Ще одна важлива зміна у рекомендаціях, яка сталася у 2012 році: CPAP (режим вентиляції постійним позитивним тиском) краща, ніж рутинна інкубація і сурфактант. Щодо нових методів введення сурфактанту — вони залишаються експериментальними і рутинно не рекомендуються. Є у новому протоколі і згадка про ларингеальну маску, яку все більше намагаються використовувати. Вона має низку переваг, але є й обмеження. Найбільше — лише один розмір маски, призначений для дітей віком більше ніж 34 тижні і масою тіла більше 2 кг. Із позиції міжнародних рекомендацій, для дихальної підтримки мають використовуватися Т-системи, хоча їх переваги все ще неповністю доведено. Важлива перевага Т-систем — можливість підключення до зволожувача. Також у новому протоколі зазначається, що, розглядаючи лицьові пристрої, варто віддавати перевагу круглим маскам перед анатомічними або спеціальним канюлям, які є кращими за обидві маски.
Отже, новий вітчизняний протокол враховує всі положення міжнародного Наукового Консенсусу, включає концепцію початкової стабілізації стану новонароджених, передбачає потребу використання сучасних методів дихальної підтримки і моніторингу, містить окремі деталізовані алгоритми надання допомоги недоношеним дітям і окремий протокол лікувальної гіпотермії. У протоколі є характеристика паліативної допомоги за категоріями дітей, яким вона може бути показана. Паліативна допомога, згідно з протоколом, показана у трьох випадках: наявність летальних аномалій розвитку; невідповідність реанімації найкращим інтересам дитини; очевидна марність інтенсивної терапії.
Хочу ще зазначити: інтенсивна терапія недоношених дітей значно економічно вигідніша, ніж реанімація дорослих. Тобто це дуже добра інвестиція. Більшість дорослих в інтенсивній терапії помирають, а більшість наших пацієнтів — виживають.
На останок наведу німецьку цитату: «Незважаючи на існуючі офіційні рекомендації, фактична реанімація новонароджених часто відхиляється від вимог, а описи втручань у медичній документації відрізняються від реальних дій медичного персоналу!» Що робити? Ставити відеокамери і знімати все, що відбувається у пологовій залі. Без цього говорити про управління якістю неможливо!»
Тетяна ПРИХОДЬКО, «ВЗ»











