Нова хвиля цікавості до питань протеолізу та їхнього значення в патогенезі респіраторних вірусних інфекцій, виникла під час пандемії недарма. Сьогодні вивчають ефективність щонайменше чотирьох інгібіторів протеолізу, на які лікарі покладають певні надії.
Про значення протеолізу в патогенезі респіраторних вірусних захворювань та про можливості впливу на ці аспекти розповідає доктор медичних наук, професор, завідувач кафедри клінічної фармакології та клінічної фармації НМУ імені О.О. Богомольця Микола ХАЙТОВИЧ.

Микола ХАЙТОВИЧ, доктор медичних наук, професор, завідувач кафедри клінічної фармакології та клінічної фармації НМУ імені О.О. Богомольця
Пандемія змусила пригадати патогенетичні підходи до профілактики та лікування респіраторних інфекцій, які останнім часом мало застосовували. Але це додаткові можливості, яких не варто втрачати, особливо в період пандемії такого небезпечного і непередбачуваного штаму родини коронавірусів.
Інші штами коронавірусу ще у 2000 році описували як такі, що посідають друге місце за поширеністю після риновірусу.
Етіологія гострих респіраторних вірусних інфекцій (ГРВІ) у світі*
|
Причина |
Частота, % |
|
Риновірус |
30-50 |
|
Не встановлено |
20-30 |
|
Коронавірус |
10-15 |
|
Грип |
5-15 |
|
Респіраторно-синцитіальний вірус |
5 |
|
Аденовірус |
5 |
|
Ентеровірус |
5 |
|
Метапневмовірус |
1 |
*Бартлетт Дж. Інфекції дихальних шляхів. Пер. з англ. – М.: Біном; 2000; 192.
Штами вірусу, що з’явилися останнім часом, є більш інвазивними та спричиняють запальний інфекційний процес, тож вимагають відповідних підходів до лікування. Зокрема, слід враховувати, що життєвий цикл вірусу має певні закономірності.
Наприклад, цикл вірусу грипу складається із 6 стадій:
1 – приєднання вірусу до епітеліоциту;
2 – проникнення вірусу до клітини хазяїна;
3 – розкриття (вивільнення власних нуклеїнових кислот та інших факторів – носіїв генетичного матеріалу цього вірусу);
4 – біосинтез (синтез нових нуклеїнових кислот, білків, що потім будуть використані для побудови нових віріонів);
5 – створення нових віріонів;
6 – вивільнення/реплікація (вірус покидає клітину хазяїна і готовий до інфікування інших клітин).
Роль імунної системи в цьому процесі зрозуміла: «чужинець» – вірус – сприймається певними рецепторами, розташованими на поверхні клітини. Після того, як інформація потрапляє до клітини через нуклеарний фактор (NF-kB), він звільняється шляхом протеолізу від своєї зв’язувальної речовини, завдяки чому може далі нести інформацію безпосередньо в ядро клітини, де вже відбувається синтез запальних цитокінів та інших факторів, що боротимуться зі шкідливою субстанцією, виявленою поруч із клітиною хазяїна.
У такий спосіб інформація про вірус запускає запальний процес, а саме запалення стає формою захисту в цих умовах.
Такий запальний процес може бути надмірним і призвести до суттєвого ушкодження власне клітин. Адже так званий стрес ендоплазматичного ретикулуму (ушкодження клітини вірусом) може мати різні наслідки: або клітина справляється із ним завдяки розвитку автофагального захисного процесу або ні. Якщо навантаження було настільки вираженим, що зумовило вивільнення певної кількості кальцію, то відбувся активний сигнал до апоптозу.
Таким чином, вірусне навантаження не тільки сприяє утворенню більшої кількості віріонів, а й є сигналом для клітини про її неспроможність чинити опір, а в гіршому варіанті – про перехід до апоптозу – програмованої смерті клітини. Апоптозна клітина, своєю чергою, дає сигнал для залучення в процес фагоцитів, які знешкоджують її. Якщо система автофагії не спрацювала в перші дві-три доби, інфекція переходить у тривалішу фазу, внаслідок активації апоптозу гинуть функціональні клітини, а функціональна нездатність органу сприяє посиленню інфекційного процесу, приєднанню бактеріальної інфекції, переходу запалення в дихальних шляхах у хронічну форму. Це має велике значення, оскільки йдеться про епітеліоцити – клітини, що захищають дихальні шляхи та легені від інфекційних та інших шкідливих факторів.
Зрештою, створюється ситуація, коли війчастий епітелій дихальних шляхів втрачає здатність до мукоциліарного кліренсу (адже війчасті клітини гинуть першими), виробляється велика кількість слизу, і кашель лишається єдиним захисним фактором, який дає змогу бодай частково очистити дихальні шляхи від слизу. Отже, поява кашлю – це не початок (!) захворювання, а симптом, який свідчить про ушкодження війчастого епітелію, що не справляється зі своєю функцією. Що інтенсивніший кашель, то вираженішим є ушкодження епітелію дихальних шляхів.
Дізнайтеся більше: Коронавірус чи грип? Подібності та відмінності двох інфекцій
Основні підходи до лікування вірусних інфекцій
Звичайно ж, вірусну інфекцію можна лікувати різними методами, адже захисні можливості імунної системи в кожного пацієнта різні. Інколи адаптаційні можливості такі, що за два-три дні після інфікування людина майже одужує.
Натомість є чимало вірусів з високою інвазивністю, що уражують різні органи-мішені і потребують застосування противірусних лікарських засобів – від антиретровірусних до препаратів для лікування вірусу гепатиту, грипу тощо. Застосовуючи ці препарати, ми використовуємо можливості етіотропної терапії – захист клітин в умовах інфекційного, зокрема, вірусного навантаження.
Але є й інші, сучасні терапевтичні підходи, що виявилися доцільними у ситуації з коронавірусом.
Значення протеолізу при вірусних захворюваннях
Ще у 80-х роках минулого століття під час лікування респіраторних вірусних інфекцій та їх профілактики активно застосовували амінокапронову кислоту (АКК) – добре відомий інгібітор фібринолізу. Цей засіб унаслідок пригнічення фібринолізу підтримує сталість гемостазу.
Попри те, що в основному її застосовують для спинення кровотеч різного генезу (при хірургічних операціях, хронічних патологіях тощо), свою нішу АКК має і при респіраторній вірусній інфекції. Результати раніше проведених попередніх експериментальних та клінічних досліджень засвідчили активність АКК щодо вірусних інфекцій, але її механізм не був зрозумілим. Зараз є роботи, які доводять, що саме протеоліз має велике значення як в ініціації, так і в перебігу процесу реплікації віріонів.
Як протеази перетворюють неактивний вірус на активний
Наприклад, вірус грипу, як відомо, містить нейрамінідазу та гемаглютинін. Якщо нейрамінідаза дозволяє звільнитися від клітини, то і її інгібітори працюють лише після того, як віріон звільняється від клітини, коли вірус усі свої процеси в ній завершив. Тобто заблокувавши це, можна уникнути і подальшого поширення вірусу.
Гемаглютинін забезпечує одразу кілька процесів, що дають змогу вірусу потрапити до клітини хазяїна:
- приєднання до молекули сіалової кислоти мембрани епітеліоцита;
- злиття мембран;
- ендоцитоз вірусу;
- злиття оболонки вірусу з оболонкою ендосоми.
Ці процеси відбуваються завдяки дії трансмембранних серинових протеаз типу II (TMPRSS 2, TMPRSS 4, HAT), які локалізовані в епітелії верхніх дихальних шляхів.
Роль і місце протеолізу в реплікації вірусу грипу
Доволі докладно це було описано в одній з публікацій Олександра Больйо та співавторів. Зокрема, зазначалося, що велике значення має підготовка поверхні епітеліоцита для того, аби вірус міг прийняти своєрідну буравчасту форму і за її допомогою приєднатися до рецептора, створюючи умови для проникнення вірусу.
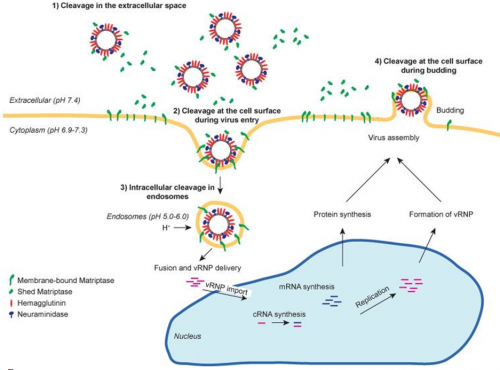
Beaulieu А. et al. Matriptase Proteolytically Activates Influenza Virus and Promotes Multicycle Replication in the Human Airway Epithelium
Цей процес продовжують протеази всередині клітини: створюються умови для реплікації, збірки і вивільнення вірусу з клітини. На малюнку зеленим кольором позначено, як протеоліз супроводжує всі етапи реплікації вірусу в клітині.
Варто зазначити, що в умовах активації протеолізу деградувати можуть й інші білки, котрі виконують функцію захисту (інтерферони тощо), порушуючи таким чином процес противірусного захисту.
Дослідженнями, проведеними у 2020-2021 роках, показано важливу роль протеолізу в проникненні коронавірусу в клітину хазяїна та супроводі його на всіх етапах реплікації. Отже, процес розвивається в такій послідовності:
- коронавіруси проникають у клітину шляхом
- рецепторопосередкованого ендоцитозу;
- злиття мембран вірусу і клітини.
- Завдяки активації білка S
- протеази, що розташовані на поверхні клітин (трансмембранна протеаза типу II), приєднують вірус до клітини;
- лізосомальні протеази (катепсин) після ендоцитозу вірусних частинок (у разі проникнення вірусу в клітину за ендоцитозним типом) сприяють формуванню автофагосоми;
- пропротеїнові конвертази (фурин) дають змогу складати заново вірус (тобто утворюються нові віріони);
- позаклітинні протеази (еластаза) сприяють виходу вірусу з клітини.
Тож у будь-якому випадку реплікація вірусу супроводжується високою активністю процесів протеолізу.
Зараз тривають дослідження можливості впливу на протеоліз, який дає змогу вірусній клітині не лише проникнути всередину клітини хазяїна, а й здійснювати реплікацію (це вже доведено для вірусу грипу і коронавірусу), підвищуючи в такий спосіб вірусне навантаження.
Крім того, сьогодні в усьому світі активно вивчають нові підходи, що включають використання інгібіторів протеолізу, зокрема, до терапії COVID-19.
Тетяна СТАСЕНКО, «ВЗ»











