Щороку в наш світ приходять понад 15 млн «поспішайок». Так називають дітей, котрі народжуються передчасно. В Україні ця цифра сягає 18 тис., більше 3 тис. із них мають при народженні екстремально низьку масу тіла. Більшість передчасно народжених дітей медицина навчилася рятувати й виходжувати, однак у світі, де щороку трапляється приблизно 4 млн неонатальних смертей, кожна п’ята стосується передчасно народжених дітей.
Медичні послуги в перинатальних центрах України
 В Україні ця проблема опинилася в центрі уваги держави ще у 2010 році, коли було ініційовано впровадження Національного проєкту «Нове життя» — нова якість охорони материнства та дитинства». Зокрема, він передбачав створення в усіх областях України мережі із 27 високотехнологічних перинатальних центрів ІІІ рівня, а також регіоналізацію перинатальної допомоги в державі. Однак реалізація проєкту пробуксовувала, до 2015 року вдалося створити тільки половину із заявленої кількості перинатальних центрів. А процес регіоналізації, який розпочався з окремих, на той час пілотних областей, так ними й обмежився, за винятком регіонів-ентузіастів, які власними зусиллями намагалися довести справу до кінця. Політичні колізії й катастрофічне недофінансування галузі охорони здоров’я України останніх років перетворило ідею на нездійсненну мрію. Підсумки пілотного проєкту не було підбито, його дію не подовжено, а отже, й додаткових коштів, котрих украй потребувала мережа закладів перинатальної допомоги, не з’явилося. Тому іскрою надії стало те, що в Програму медичних гарантій на 2020 рік потрапили медичні послуги спеціалізованої допомоги новонародженим в неонатальний період. НСЗУ оплачуватиме такі послуги за підвищеним тарифом, якщо заклади, котрі їх надають, відповідатимуть вимогам щодо матеріально-технічного та кадрового забезпечення, передбаченого в пакеті «Медична допомога новонародженим у складних неонатальних випадках». Про те, скільки таких закладів в Україні і чи не залишаться новонароджені без необхідної допомоги високої якості, — наша розмова із завідувачкою відділу наукової та клінічної експертизи Національної служби здоров’я України, доктором медичних наук, професором Оленою Ковальовою.
В Україні ця проблема опинилася в центрі уваги держави ще у 2010 році, коли було ініційовано впровадження Національного проєкту «Нове життя» — нова якість охорони материнства та дитинства». Зокрема, він передбачав створення в усіх областях України мережі із 27 високотехнологічних перинатальних центрів ІІІ рівня, а також регіоналізацію перинатальної допомоги в державі. Однак реалізація проєкту пробуксовувала, до 2015 року вдалося створити тільки половину із заявленої кількості перинатальних центрів. А процес регіоналізації, який розпочався з окремих, на той час пілотних областей, так ними й обмежився, за винятком регіонів-ентузіастів, які власними зусиллями намагалися довести справу до кінця. Політичні колізії й катастрофічне недофінансування галузі охорони здоров’я України останніх років перетворило ідею на нездійсненну мрію. Підсумки пілотного проєкту не було підбито, його дію не подовжено, а отже, й додаткових коштів, котрих украй потребувала мережа закладів перинатальної допомоги, не з’явилося. Тому іскрою надії стало те, що в Програму медичних гарантій на 2020 рік потрапили медичні послуги спеціалізованої допомоги новонародженим в неонатальний період. НСЗУ оплачуватиме такі послуги за підвищеним тарифом, якщо заклади, котрі їх надають, відповідатимуть вимогам щодо матеріально-технічного та кадрового забезпечення, передбаченого в пакеті «Медична допомога новонародженим у складних неонатальних випадках». Про те, скільки таких закладів в Україні і чи не залишаться новонароджені без необхідної допомоги високої якості, — наша розмова із завідувачкою відділу наукової та клінічної експертизи Національної служби здоров’я України, доктором медичних наук, професором Оленою Ковальовою.
ВЗ Який сьогодні вигляд має мережа закладів, що надають згадані види медичних послуг?
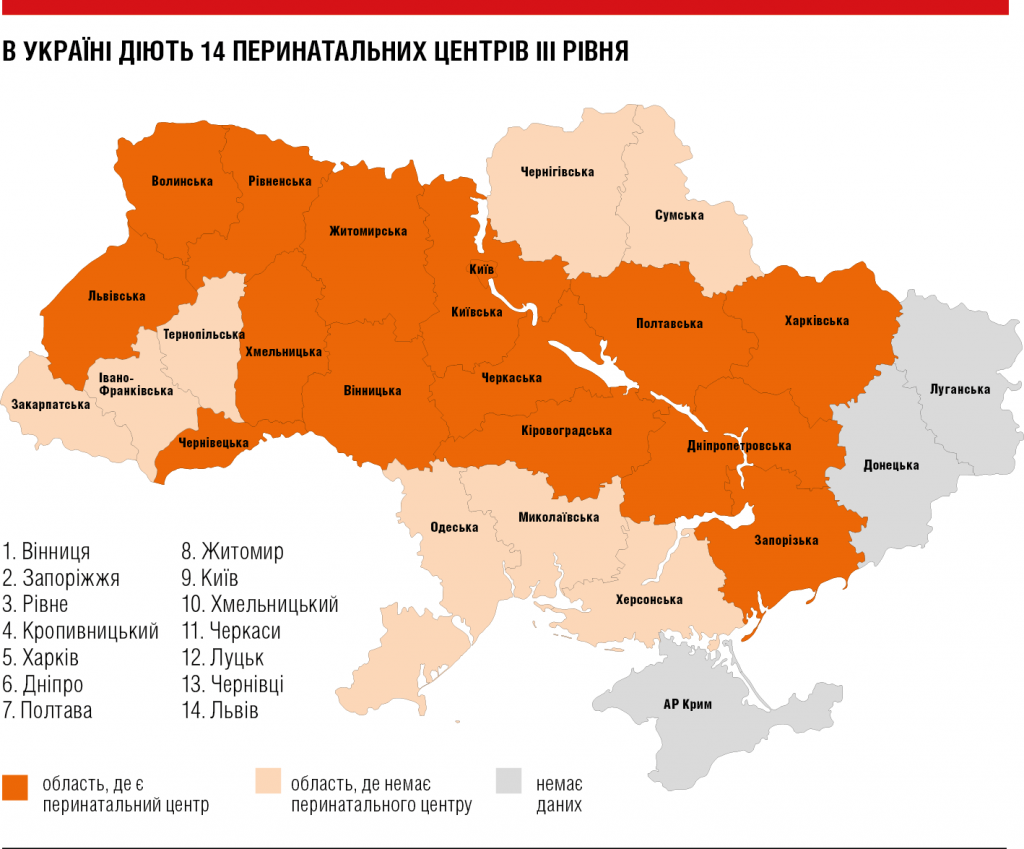
— Окрім перинатальних центрів третього рівня ліжка для недоношених і хворих новонароджених розміщені на базах усіх обласних лікарень і міських закладів охорони здоров’я в мегаполісах. У тих регіонах України, де перинатальних центрів немає, їх функції виконують пологові будинки, куди доправляють породіль у тяжкому стані, чи жінок, які народжують передчасно. Новонароджених, які потребують спеціалізованої неонатальної допомоги, звідти перевозять до перинатальних центрів.
ВЗ Тоді чи всі ці заклади, які нині перебувають у нерівних умовах, зможуть виконати визначені НСЗУ вимоги щодо високої якості надання медичної допомоги?
— Такі вимоги розробляли й подавали на обговорення вже кілька разів. Спочатку ми спеціально виписали вимоги, які дійсно були дещо завищеними як для реалій наших закладів. Хоча в них не було жодного положення, яке не відповідало б чинному законодавству та наказам МОЗ. Тобто ніхто не намагався вимагати рівня зарубіжних клінік. Однак донедавна вітчизняні заклади охорони здоров’я не дуже орієнтувалися й на вимоги наказів МОЗ України. Із року в рік це пояснювали скрутним становищем галузі й, мабуть, усіх таке пояснення влаштовувало. Нині ж для того, аби укласти договір з НСЗУ, доводиться «доганяти». Тому на місцях почали активну роботу: трансформують відділення, докуповують обладнання. Лікарі задоволені хоча б якимись змінами, незважаючи на те, що роботи в них тепер побільшало — перегляд документації, організаційні зміни, розробка додаткових клінічних маршрутів пацієнтів. Усе це потребує зусиль, але ж і спрямоване на подальший розвиток закладів.
Водночас ми здійснили крок назустріч — «звірили годинники», тобто порівняли реальний стан речей на місцях і вимоги НСЗУ, дещо знизивши останні. Тому ситуація буде такою. Діти, яких потрібно виходжувати з 22-го і до 32-го тижнів життя, мають бути народжені в перинатальних центрах, які отримуватимуть підвищені тарифи за надання медичної допомоги таким дітям. Якщо раптом породіллю не встигли доправити до такого центру і малюк народився в пологовому будинку, його переведуть у заклад, наприклад, обласну лікарню, де функціонує відділення неонатології. Діти, які народжуються на 33-35-му тижні гестації, можуть бути пацієнтами перинатальних центрів другого рівня. Їх не виписуватимуть на 5-7-й день, як зазвичай, а залишатимуть під наглядом лікаря в стаціонарних умовах. Пологові будинки, які є перинатальними центрами другого рівня, отримуватимуть підвищені тарифи за неонатальні послуги з виходжування такої категорії діток, а також за лікування доношених новонароджених, але в тяжчому стані, якщо вони мають такі можливості. Раніше в таких закладах намагалися якомога швидше позбутися «нестандартного» пацієнта: у разі виникнення будь-яких проблем після народження дитину одразу перевозили в лікарню вищого рівня. Нині ж з’явиться зацікавленість закладів у тому, аби надати цим малюкам якісну допомогу, усунути можливі проблеми, виписати новонароджених здоровими і отримати за це відповідні кошти.

ВЗ На що розраховувати звичайним пологовим будинкам при районних лікарнях?
— Якщо такі заклади мають необхідне обладнання та кадрове забезпечення, єдиною проблемою залишиться забезпечення цілодобового посту лікаря-неонатолога. Це дійсно складне завдання, оскільки таких фахівців не вистачає. Однак вимоги НСЗУ однозначно передбачають перебування дитини в ускладненому неонатальному випадку під цілодобовим наглядом такого лікаря. І компроміси тут недоречні, життя і здоров’я малюка мають бути в безпеці. Тож якщо пологове відділення ЦРЛ відповідатиме зазначеним вимогам, воно також отримає оплату за свої послуги за підвищеним тарифом і не буде вимушене спрямовувати передчасно народжених діток в інші лікарні. Бо сьогодні трапляється дуже багато випадків, коли дитину в не дуже тяжкому стані з ЦРЛ перевозять до обласної лікарні за 150 км лише тому, що не мають неонатолога для спостереження за новонародженим. Хоча всі розуміють, що таке тривале транспортування, особливо нашими дорогами, зовсім не на користь здоров’ю дитини — її стан може навіть ускладнитися і це потребуватиме більше коштів на лікування. Ще один важливий аспект — транспортування новонароджених на вищий рівень входить у тариф послуг, ці кошти отримуватиме заклад, який забиратиме дитину на лікування до себе.
ВЗ А чи передбачено в тарифі необхідність парентерального харчування для передчасно народжених діток, адже воно дороговартісне й нині забезпечується з кишені домогосподарств?
— Так, парентеральне харчування ввійшло в тариф. Також до тарифу закладено вартість сумішей для ентерального харчування новонароджених. Середньозважений тариф на неонатологічну допомогу найближчим часом буде затверджено Кабінетом Міністрів України і становитиме близько 30 тис. грн.
ВЗ Якщо заклад не відповідатиме встановленим НСЗУ вимогам, він отримуватиме оплату за свої послуги за іншим тарифом?
— Так. У такий спосіб ми нікого не караємо, навпаки — мотивуємо «неготові» заклади не залишати в себе жінок з ускладненою вагітністю, а своєчасно переводити їх до перинатальних центрів, де їм нададуть спеціалізовану допомогу на найвищому рівні. Якщо немає умов для виходжування недоношених діток, також потрібно максимально швидко перевезти їх туди, де є необхідні обладнання і фахівці. Ми закладаємо такі умови з метою надання якісної допомоги населенню. І там, де це розуміють, створюють оптимальну мережу таких закладів, працюють над маршрутами пацієнтів. У тих регіонах, де відбулася регіоналізація мережі, вдалося знизити материнську й малюкову смертність та захворюваність. Тому до всього потрібно підходити виважено.
ВЗ Ще одна проблема — життя «поспішайок» після виписування з перинатального центру, адже переважна більшість із них потребують реабілітації, часто тривалої. Де передбачено кошти на ці потреби?
— Ми включили в пакет послуг таку вимогу, як догляд, спрямований на розвиток дитини, тобто він забезпечуватиме нормалізацію всіх її функцій (зору, слуху, рухів тощо). Згідно з цією вимогою медичний персонал із перших хвилин життя новонародженого повинен займатися профілактикою ускладнень, характерних для неонатального періоду, котрі потенційно можуть спричинити інвалідизацію. До того ж НСЗУ розробило окремий пакет «Медична реабілітація/абілітація немовлят, які народились передчасно та/або хворими, упродовж перших трьох років життя», розрахований передусім на запобігання розвитку в них інвалідності. Раніше в Україні були центри, які підпорядковувалися Мінсоцполітики, але до них могли потрапити лише діти після 2 років і лише ті, яким уже встановлено інвалідність. В усьому світі роблять навпаки — починають реабілітацію з 1-го місяця життя дитини, щоб не втрачати дорогоцінного часу. Тобто потрібно, аби в кожній області були заклади чи їх підрозділи, де передчасно народжені діти після виписування з перинатального центру зможуть проходити реабілітацію. Незалежно від того, надаватимуться ці послуги стаціонарно чи амбулаторно, НСЗУ їх оплачуватиме. Це буде вперше в Україні.
Світлана ТЕРНОВА, Тетяна СТАСЕНКО, «ВЗ»