Австрія відома як країна з максимально комфортними умовами для життя і ведення бізнесу. За якістю життя Австрія посідає 2-ге місце у світі (після Швейцарії), за рівнем особистої безпеки громадян — 3-тє, за розвитком системи освіти — 7-ме. Система охорони здоров’я також стала символом процвітання і благополуччя цієї країни.

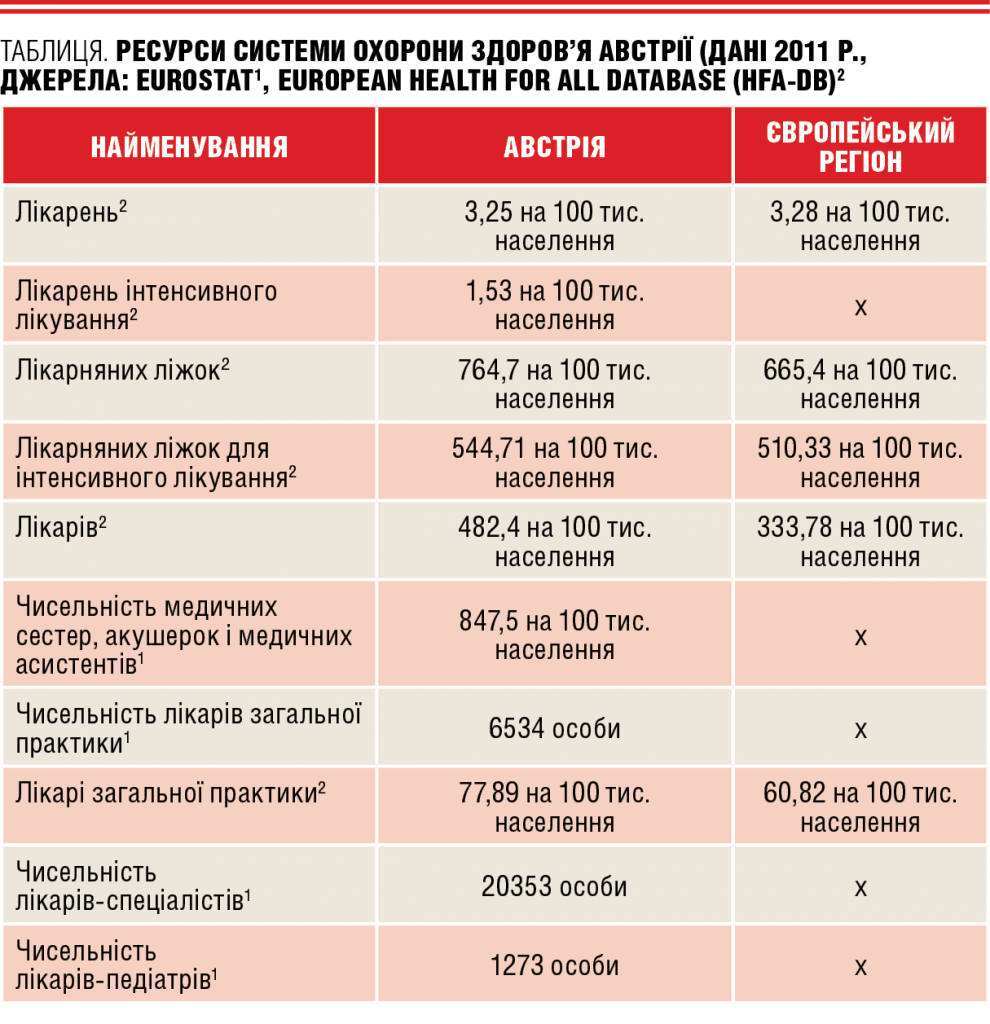
За даними Глобальної обсерваторії охорони здоров’я, загальні витрати на охорону здоров’я в Австрії у 2012 році сягнули 11,1% від ВВП. Якщо розглядати структуру державних видатків на охорону здоров’я, то 48,2% з них спрямовувалися на стаціонарне лікування, 23,5% — на амбулаторну допомогу, витрати на фармацевтичну продукцію та медичні вироби сягнули 13,3%, довготривалий догляд за хворими вдома обійшовся у 8,6%. В цілому у 2012 році державні витрати на ОЗ в Австрії становили 24 670 млн євро, в той час як приватні — 6871 млн євро. До останніх належать не лише платежі населення з власної кишені, а й витрати приватних страхових організацій, приватних некомерційних установ, які обслуговують домашні господарства, і витрати корпорацій з охорони здоров’я.
Втім, гідне фінансування — не єдине, що вирізняє систему охорони здоров’я Австрії. Передусім, це високий рівень медичного обслуговування, доступний кожному громадянину країни. Уряд всіляко намагається закріпити це досягнення на законодавчому рівні, щоб гарантувати отримання медичних послуг усім категоріям населення.
Розподіл відповідальності
 Марина Шевченко, завідувачка відділу економічних досліджень охорони здоров’я та медичного страхування ДУ «Український інститут стратегічних досліджень МОЗ України», кандидат медичних наук
Марина Шевченко, завідувачка відділу економічних досліджень охорони здоров’я та медичного страхування ДУ «Український інститут стратегічних досліджень МОЗ України», кандидат медичних наукВтім відповідальність за систему охорони здоров’я в Австрії поділена між федеральними та дев’ятьма автономними місцевими органами влади. Федеральне медичне управління — національна установа, що займається плануванням, менеджментом та фінансуванням системи ОЗ країни. Центральним органом Федерального управління є Федеральна медична комісія, до якої входять члени національного уряду, представники муніципальної, міської влади і влади провінцій, благодійних лікарень, комітетів із захисту прав пацієнтів та фондів соціального страхування.
На рівні окремих провінцій діють провінційні медичні комітети, які модифікують і впроваджують у практику основні принципи планування ОЗ та практичні рекомендації (з урахуванням загальноекономічних умов та регіональних потреб).
Міністерство не займається безпосереднім управлінням місцевими службами охорони здоров’я. Уряди земель мають досить широку автономію і несуть повну відповідальність за забезпечення «свого» населення медичною допомогою. Водночас губернатори земель відповідають за виконання директив Міністерства — в цьому їм допомагає Консультативна Рада з охорони здоров’я.
Громадська охорона здоров’я Австрії, тобто соціальна служба ОЗ та управління ОЗ, знаходиться в компетенції федерації, земель та громад. Землі відповідають за забезпечення стаціонарного медичного обслуговування, пропонують послуги в галузі зміцнення здоров’я і профілактики, а також розподіляють допомогу по догляду за хворими. За надання соціальної допомоги відповідальні громади.
Від приватної ініціативи до загальнодержавної турботи
Обов’язкове державне медичне страхування в Австрії сформувалося на базі приватного. Впродовж тривалого часу вони існували «на рівних» і виконували однакові функції, хоча і стосувалися різних груп населення. З прийняттям у 1955 р. Основного закону із соціального страхування майже всіх групи населення поступово були охоплені державними страховими програмами, й нині приватне медичне страхування в Австрії лише доповнює державне.
Австрійська система медичного страхування базується на принципах обов’язковості, цілісності та самоврядування.
Принцип обов’язковості означає, що страхування є обов’язковим для всіх громадян — у випадку працевлаштування страховка надається автоматично. Суб’єкти підприємницької діяльності та особи, які бажають отримати альтернативну страховку, оформляють її самостійно. Розмір страхових внесків не залежить від персональних ризиків застрахованого. Завдяки великій кількості заcтрахованих ризики розподіляються рівномірно.
Принцип цілісності представлений компенсаційною системою для балансування різниці у страхуванні осіб, що потребують більшого та меншого соціального захисту.
Кошти розподіляються переважно через фонди національної системи страхування (22 фонди), які об’єднані під егідою Головної Асоціації організацій соціального забезпечення Австрії. Ці фонди створюють систему соціального страхування (страхування здоров’я, пенсійного забезпечення та страхування від нещасного випадку).
Фонди самі збирають внески, але їх кошти перерозподіляються з урахуванням розміру внеску на одного застрахованого, витрат на утриманців і пенсіонерів, «поправки на великі міста», місцезнаходження фонду тощо. Також фонди закуповують медичні послуги для застрахованих. Втім, система охорони здоров’я Австрії фінансується не лише зі страхових внесків соціального страхування (вони покривають лише 50% витрат на медицину), а й із податків і приватних внесків у вигляді прямих та опосередкованих доплат.
Страхування на рівних
Державна система страхування здоров’я забезпечує медичними послугами працюючих, пенсіонерів, безробітних, родичів працюючих та осіб, що перебувають під особливою юрисдикцією (біженці), тобто практично всіх громадян. Системою обов’язкового соціального страхування охоплено майже 98% населення країни. В Австрії кажуть, що мати страховку дешевше, ніж відмовитися від неї.
Вона включає невідкладну медичну допомогу, амбулаторне і стаціонарне лікування, а також соціальний захист населення. Рівень надання медичної допомоги однаковий для всіх громадян. Майже всі види амбулаторних послуг забезпечуються національною системою охорони здоров’я без додаткової оплати. Невідкладна допомога гарантується всім особам, що перебувають на території Австрії.
Для працюючих, службовців, працівників сільського господарства й осіб, що займаються дрібним приватним підприємництвом, існують різні фонди соціального страхування. Відповідно до Закону Австрії «Про вид діяльності», застрахований не має права самостійно обирати страховий фонд, його «прикріплюють» до одного з них, залежно від виду діяльності. У разі зміни професії або території проживання застрахований автоматично переходить в інший фонд.
 Страховий внесок розподіляється між працівником і роботодавцем (50 х 50%). Відсоткова ставка внеску, визначена законом для працюючих, становить 15,3% (тобто по 7,65% на роботодавця і працівника). Самозайняті особи сплачують внески в повному обсязі самостійно.
Страховий внесок розподіляється між працівником і роботодавцем (50 х 50%). Відсоткова ставка внеску, визначена законом для працюючих, становить 15,3% (тобто по 7,65% на роботодавця і працівника). Самозайняті особи сплачують внески в повному обсязі самостійно.
Розмір внесків залежить від конкретного доходу застрахованої особи. Верхня межа заробітної плати, що підлягає оподаткуванню, становить 4440 євро (дані 2013 р.). При мінімальній зайнятості особи, тобто якщо вона отримує заробіток до 386,80 євро на місяць (у рамках довготривалих трудових відносин) або ж щоденну середню платню 29,70 євро (при нетривалих трудових відносинах), щомісячні страхові внески не сплачуються.
Обов’язкове соціальне страхування зазвичай покриває витрати на медичне обслуговування не тільки застрахованої особи, а й членів її родини. Наприклад, дружина й чоловік можуть бути спільно застраховані, якщо вони виховали чи виховують дитину до 18 років. Такі діти також будуть застраховані разом із батьками, як і молоді люди віком від 18 до 27 років, що навчаються. Особи з обмеженими фізичними або розумовими можливостями також застраховані, навіть якщо вони не можуть працювати. Для пенсіонерів і безробітних діють додаткові правила страхування.
Особи, які не мають медичної страховки, повинні оплачувати лікування самостійно (окрім послуг невідкладної медичної допомоги).
До переліку послуг, гарантованих державним медичним страхуванням, належать: лікування у лікарів загального профілю та лікарів-спеціалістів; стаціонарне й амбулаторне лікування; обстеження новонароджених, немовлят, дітей і підлітків; лікарська допомога під час вагітності, послуги акушерки, обстеження на предмет виявлення генетичних захворювань; профілактичні заходи (щеплення, обстеження-скринінг); послуги психо-, фізіо-, ерго- та логотерапевтів; діагностика (лабораторні дослідження, рентген, ЕКГ, ЕЕГ, комп’ютерна томографія); придбання ліків за рецептом, медичних виробів і допоміжних засобів (наприклад, інвалідних візків); медичний догляд за хворими вдома; медичні реабілітаційні заходи (перебування в реабілітаційних відділеннях, допоміжні засоби); лікування зубів і виготовлення зубних протезів (окрім золотих), іноді — часткова оплата; транспорт для хворих та осіб, які потребують швидкої медичної допомоги.
Хто хоче більше послуг чи більше комфорту — будь ласка, на те існує додаткове приватне страхування, головна відмінність якого не в якості отриманого лікування, а в рівні комфорту перебування в клініках. Приватна страховка коштує недешево, але це — шанс лікуватися в одномісній палаті, можливість обирати лікуючого лікаря чи й отримувати додаткові державні кошти у разі тяжкого захворювання. Однак приватний сектор медстрахування в Австрії скорочується з кожним
роком — держава дбає про застрахованих і надає їм такі умови лікування, що це їх цілком влаштовує.
Е-card як перепустка
У 2005 році Австрія першою у Європі запровадила систему контролю та електронного медичного обслуговування, завдяки якій усі застраховані жителі країни отримали E-card. На ній вписана інформація про пацієнта, необхідна для обслуговування на території Австрії, а також та, що, по суті, є його європейською медичною карткою на випадок подорожей територією Шенген-простору. Втім відвідати лікаря можна і без E-card, однак тоді за це доведеться сплатити 50-60 євро. Стаціонарне ж лікування без страховки обійдеться у понад 250 євро за добу (без урахування вартості обстеження), перебування у реанімації — 350 євро.
Застрахований пацієнт може звернутися до будь-якого лікаря, який співпрацює з його страховою організацією. Знайти такого фахівця нескладно, оскільки у кожній провінції діють 2-3 страхові організації, з якими співпрацюють практично всі лікарі та лікарні. Якщо ж пацієнт натрапить на фахівця, який не має договору з регіональним центром соцзабезпечення, йому повернуть 80% витрачених на візит до лікаря коштів і навіть 100%, якщо в регіоні не вистачає лікарів, на разі потрібних хворому.
Три гілки одного дерева
Систему охорони здоров’я Австрії можна розділити на три «гілки».
Перша — стаціонарне лікування (приватні і державні госпіталі, лікарні соціального страхування, реабілітаційні заклади, установи по догляду за тяжкохворими, паліативні установи, заклади догляду за людьми похилого віку). Друга — амбулаторне лікування (вільнопрактикуючі, приватні лікарі в особистих або спільних лікарських кабінетах, амбулаторії і лікарняні амбулаторні відділення). Третя — це соціальна служба охорони здоров’я, яка виконує функції захисту населення від інфекційних хвороб, організації екологічної медицини та гігієни, профілактики, планування охорони здоров’я, епідеміології, надає звіти про стан охорони здоров’я, здійснює управління кризовими ситуаціями, пов’язаними з ОЗ, тощо.
Поліклінік у загальноприйнятому розумінні в Австрії немає. Первинну допомогу надає терапевт, який, по суті, є сімейним лікарем, у разі потреби він перенаправляє хворого до вузькопрофільного фахівця. Левову частку первинної медичної допомоги надають приватнопрактикуючі лікарі, які укладають контракти з лікарняними касами.
Велику роль відіграє превентивна медицина. Зі страхових внесків держава щорічно відраховує кошти для планових скринінгових обстежень різних груп ризику. Також проводяться щорічні безкоштовні огляди всіх дорослих громадян країни. До речі, в Австрії працює спеціальна служба, яка нагадує громадянам про необхідність проходження такого огляду.
Стаціонарне лікування здійснюється виключно в госпіталях, які, відповідно до закону про лікарні, поділяються на загальні, спеціалізовані (для лікування специфічних груп населення або хвороб) та санаторії (оснащення яких вище за стандарти, передбачені для немедичних і готельних послуг). Загальні та спеціалізовані лікарні можуть бути як державними, так і приватними. Найбільш значущим критерієм для їх фінансування громадськими фондами є те, чи працює заклад на суспільні інтереси. Якщо діяльність лікарні базується на принципі безприбутковості, а кількість ліжок «спеціальної категорії» (за які потрібно доплачувати, оскільки вони відповідають більш високим стандартам обслуговування) не перевищує 1/4 від загальної кількості лікарняних ліжок, таку лікарню визнають суспільно корисною.
Стаціонарне лікування в Австрії має свої особливості — максимальна кількість днів перебування у стаціонарі не має перевищувати 28 днів, а співоплата за перебування в клініці становить від 10 до 17 євро на добу. Плату за пологи в Австрії взагалі відмінили — в такий спосіб країна бореться за ріст народжуваності. А оскільки суспільство «старіє», деякі лікарські та медсестринські послуги, що надаються пацієнтам вдома, почали покривати соціальною страховкою.
З іншого боку, збільшення кількості непрацездатного населення країни свідчить про високий рівень медичного обслуговування, який збільшує тривалість життя і народжуваність.
Похід в аптеку — близько, зручно і дешево
В Австрії лікарські засоби продаються виключно в аптеках. Таким чином держава убезпечує споживача від неконтрольованого продажу ліків і реєструє його обсяги. У країні функціонує приблизно 1300 аптек, 300 із них (по черзі) чергують цілодобово. Ліки за призначенням лікаря можна придбати у будь-якій аптеці (за рецептом) безкоштовно. Єдине, що пацієнт сплачує, — податок на придбання лікарського засобу (5,3 євро). Якщо пацієнт користується послугами чергових аптек, то з 1 січня 2012 року він платить за користування їхніми послугами у вихідні та святкові дні —1,3 євро з 8-00 до 20-00 і 3,8 євро з 20-00 до 8-00.
Ціни на лікарські препарати є об’єктом постійних переговорів між державою та представниками фармацевтичного бізнесу.
Всі аптеки повинні мати висновок спеціальної державної комісії і регулярно проходити повторні перевірки. У 1998 р. уряд Австрії ухвалив закон, згідно з яким нові аптеки відкриваються тільки в тих муніципалітетах, де є постійно діючий консультаційний кабінет лікаря. Крім цього, нова аптека не може бути відкрита за умови, якщо її планують розташувати ближче, ніж за 500 м від уже існуючої аптеки, і з розрахунку, що кількість її клієнтів буде не менше 5500 осіб.
Держава висуває жорсткі норми до навчання персоналу аптек, обладнання торгових приміщень, складів. Лише якщо на відстані 6 км від офіційного офісу лікаря загальної практики немає громадської аптеки, він має право сам продавати лікарські засоби. Таке рішення дає змогу вирішити проблему забезпечення ліками у регіонах з невеликою кількістю населення.
Важко в навчанні — легко в бою
Медична освіта в Австрії також є предметом особливої уваги держави і суспільства. Адже від її якості залежить якість надання медичної допомоги. Система підготовки лікаря в Австрії складається з кількох етапів: навчання у медичному університеті впродовж 6 років, де він отримує загальну медичну освіту і звання Dr.med., після цього лікар обирає сферу своєї майбутньої діяльності (загальна чи спеціалізована медицина).
Спеціалізація лікарів також відбувається по-різному. Перший варіант — робота в різних лікарняних відділеннях впродовж 3-х років (зазвичай у міських лікарнях), щоб стати лікарем загальної практики. Другий — робота у спеціалізованих відділеннях міських чи університетських лікарень (впродовж 6-7 років), щоб стати лікарем-фахівцем.
В обох випадках лікар отримує право на самостійну лікарську діяльність, так званий ius practicandi (приватний кабінет), незалежно від того, працює лікар у госпіталі чи ні. Такі лікарі укладають контракт зі страховими компаніями, які оплачують їх послуги застрахованим пацієнтам.
Усі австрійські лікарі зобов’язані бути членами «Лікарської палати». До речі, членські внески досягають «відчутних» розмірів, і це не дуже подобається лікарям, однак вони втішаються бодай тим, що «Лікарська палата» захищає їхні професійні інтереси і надає правовий захист на суді у разі лікарської помилки.
Щоб уникнути стихійного ринку лікарських кабінетів, відповідні дозволи та ліцензії видаються згідно із чітким планом. Цим займаються регіональні фонди, які укладають контракти з лікарями. Контракт визначає графік роботи кабінету, навантаження лікаря, умови оплати тощо. Виконання умов угоди суворо контролюється регіональним фондом, і в разі порушень лікарю можуть не сплатити гонорар. Втім, будь-який лікар може відкрити власний кабінет незалежно від того, чи має він контракт із регіональним фондом. У цьому випадку пацієнти платять за послуги лікаря готівкою або ж оплату здійснюють за кошти добровільного медичного страхування. Зазвичай такі кабінети відкривають лікарі «з іменем».
В Австрії впроваджено регіональний розподіл лікарів — залежно від потреб у тих чи інших фахівцях на місцях. У 2005 році в Австрії було прийнято Акт про реформування охорони здоров’я, внаслідок чого система зазнала певних змін. Внаслідок реформ Австрії вдалося мінімізувати проблеми, притаманні іншим європейським країнам, приміром, довготривале очікування планового лікування, дефіцит фахівців окремих напрямків, обмеження на вибір лікаря тощо.











