В Україні реорганізація первинної медичної допомоги на засадах сімейної медицини та її розвиток визначені пріоритетними завданнями, однак при цьому недостатньо вивчено й враховано досвід регіонів, які першими почали впроваджувати цей напрямок.

Із чого все починалося
 Борис ЛЕМІШКО, головний лікар комунального некомерційного підприємства «5-та міська клінічна поліклініка м. Львова», Заслужений лікар України, доктор наук з державного управління, професор Львівського національного університету ім. Данила Галицького
Борис ЛЕМІШКО, головний лікар комунального некомерційного підприємства «5-та міська клінічна поліклініка м. Львова», Заслужений лікар України, доктор наук з державного управління, професор Львівського національного університету ім. Данила ГалицькогоЧисленні недоліки вітчизняної системи охорони здоров’я в Україні на той час пов’язували з недосконалою організацією і якістю первинної медичної допомоги (ПМД). Проблеми підвищення якості медичної допомоги як окремому громадянину, так і кожній родині та населенню України в цілому можна було вирішити лише за умов творчого використання досвіду міжнародної спільноти. Такий досвід уже було напрацьовано, він полягав у реформуванні ПМД на засадах сімейної медицини, яка виявилася найсоціалізованішою сферою, а також найефективнішою та найбільш економічно вигідною ланкою систем охорони здоров’я розвинутих країн. Вона виконувала головну функцію — формування, збереження та зміцнення індивідуального здоров’я громадян і громадського здоров’я територіальних громад. При цьому фахівці сімейної медицини надавали не лише медичну, а й значну соціальну допомогу населенню. Обов’язковим у наданні ПМД на засадах сімейної медицини ставав принцип, котрий на той час був відсутній у вітчизняній системі охорони здоров’я: пацієнт і родина перебували під медичною опікою однієї довіреної особи (сімейного лікаря), до якої вони зверталися багато років поспіль з усіма медико-соціальними проблемами. Серед недоліків української системи охорони здоров’я щодо організації ПМД на той час були неефективні форми диспансеризації при хронічних захворюваннях, коли одного пацієнта спостерігали 3-4 спеціалісти, і кожен з них відслідковував тільки «свою» хворобу. Тенденція надмірної спеціалізації призвела до дискваліфікації дільничного терапевта та перетворила його на диспетчера, тож на рівні закладів ПМД розпочинали і закінчували своє лікування лише 18-20% хворих, а не 80-90%, як це відбувалося в усьому світі.
Ці та інші обставини спонукали вчених Львівського медичного інституту (нині Львівського національного медичного університету ім. Данила Галицького) та працівників охорони здоров’я до пошуку інноваційних механізмів реформування ПМД. Одним із них стало запровадження сімейної медицини. У відповідь на пропозицію вчених і організаторів охорони здоров’я Львівщини МОЗ України своїм Наказом від 15.09.1988 р. дозволило розпочати перший на теренах колишнього СРСР медико-соціальний експеримент із впровадження сімейної медицини в Україні (на базі Львівської поліклініки №2). У 1989 році відбулася розширена нарада науковців і працівників охорони здоров’я щодо реалізації експерименту «Сімейний лікар». Матеріали цієї наради видані окремою збіркою і містять 32 роботи, які стали першими науковими розвідками у сфері сімейної медицини в колишньому СРСР.
З 1988 до 1992 року на базі Львівської поліклініки №2 вивчали 3 технологічні варіанти управління переведенням ПМД на засади сімейної медицини. У 1992 році було відкрито відділення сімейної медицини в Дрогобицькій центральній міській поліклініці.
 Одночасно у Львівських медичних навчальних закладах розпочалася підготовка фахівців сімейної медицини. На факультеті удосконалення лікарів і провізорів Львівського державного медичного інституту в 1989/90 навчальному році було проведено 2 експериментальні цикли з перепідготовки дільничних терапевтів і педіатрів за опрацьованою у Львові програмою «Лікар загальної практики/сімейний лікар». У тому самому році розпочалося навчання студентів VI курсу лікувального факультету (субординаторів) і лікарів-інтернів за програмою «Загальна практика-сімейна медицина».
Одночасно у Львівських медичних навчальних закладах розпочалася підготовка фахівців сімейної медицини. На факультеті удосконалення лікарів і провізорів Львівського державного медичного інституту в 1989/90 навчальному році було проведено 2 експериментальні цикли з перепідготовки дільничних терапевтів і педіатрів за опрацьованою у Львові програмою «Лікар загальної практики/сімейний лікар». У тому самому році розпочалося навчання студентів VI курсу лікувального факультету (субординаторів) і лікарів-інтернів за програмою «Загальна практика-сімейна медицина».
На Всеукраїнському семінарі з питань розвитку ПМД на засадах сімейної медицини, який МОЗ провів у 1991 році, було схвалено результати згаданого експерименту й рекомендовано запроваджувати сімейну медицину в усіх регіонах України. І процес дійсно почав поширюватися територією держави.
У 1993 році представник Президента України видав розпорядження «Про впровадження у Львівській області ПМД на засадах сімейної медицини», на основі якого була опрацьована обласна цільова програма «Сімейна медицина». Це була перша спроба створення комплексного механізму державного управління розвитком сімейної медицини на регіональному рівні.
З метою систематизації підготовки сімейних лікарів на додипломному етапі та наукового супроводу сфери сімейної медицини наказом ректора Львівського державного медичного інституту у 1993 році було створено першу в Україні кафедру поліклінічної справи і сімейної медицини, першими студентами якої стали 4-курсники лікувального факультету. А через 2 роки кафедру терапії №2 факультету післядипломної освіти реорганізували у кафедру сімейної медицини (першу в Україні). На неї покладалися функції наукового та навчально-методичного центру з питань подальшого розвитку сімейної медицини. У листопаді 1995 року було засновано Асоціацію сімейних лікарів Львівщини, до якої увійшло 150 фахівців.
Важливою подією у становленні сімейної медицини в Україні стало проведення розширеної колегії МОЗ України на тему: «Шляхи реформування охорони здоров’я на обласному рівні». На той час в нашій області вже працювало 180 сімейних лікарів, 40 із яких надавали ПМД населенню, зокрема й дітям з перших днів життя.
Активна і ефективна реалізація ПМД на засадах сімейної медицини у Львівській області впродовж тривалого часу, неодноразова демонстрація її переваг і досягнень на різних форумах і у владних структурах сприяли поширенню цієї реформаторської ідеї та прийняттю Постанови Кабінету Міністрів України від 20.06.2000 р. №989 «Про комплексні заходи щодо впровадження сімейної медицини в систему охорони здоров’я», а на її основі — Наказу МОЗ України від 11.09.2000 р. №214 «Про затвердження окремих документів з питань організації сімейної медицини».
У грудні 2000 року Указом Президента України №1313/2000 було затверджено Концепцію удосконалення охорони здоров’я населення України, у якій наголошувалося на необхідності реструктуризації державної системи охорони здоров’я з розвитком ПМД на засадах сімейної медицини. Усе це сприяло її подальшому становленню в Україні.
Прогрес не зупинити
 Перший з’їзд сімейних лікарів країни затвердив Концепцію розвитку сімейної медицини в Україні. Важливий розділ цього документа передбачав підготовку спеціалістів за фахом «Загальна практика-сімейна медицина», проведення наукових розробок щодо удосконалення моделей діяльності фахівців галузі, вивчення міжнародного досвіду та створення системи моніторингу з розвитку сімейної медицини за участю органів державного управління країни.
Перший з’їзд сімейних лікарів країни затвердив Концепцію розвитку сімейної медицини в Україні. Важливий розділ цього документа передбачав підготовку спеціалістів за фахом «Загальна практика-сімейна медицина», проведення наукових розробок щодо удосконалення моделей діяльності фахівців галузі, вивчення міжнародного досвіду та створення системи моніторингу з розвитку сімейної медицини за участю органів державного управління країни.
Після з’їзду розпочалась інтенсивна розбудова закладів сімейної медицини в різних регіонах держави. Особливо активно створювали їх у Харківській області: станом на 30.06.2005 р. там уже працювало понад 920 дільниць сімейної медицини, 92% з них — у районах, сімейні лікарі надавали ПМД понад 92% сільським мешканцям Харківщини.
За даними МОЗ України, з 2000 до середини 2005 року кількість закладів, що надавали ПМД на засадах сімейної медицини, збільшилася у 5 разів, а кількість сімейних лікарів на первинці — майже у 8. Найбільше таких фахівців було у Харківській, Закарпатській, Львівській, Житомирській і Полтавській областях. Сімейні лікарі надавали медичну допомогу 20% населення України.
З метою підготовки достатньої кількості сімейних лікарів і проведення науково-дослідницької роботи в Харківській медичній академії післядипломної освіти було створено факультет загальної практики-сімейної медицини, на якому відкрили 14 кафедр, а також лабораторію сімейної медицини.
З такими показниками вітчизняна система охорони здоров’я ввійшла у 2005 рік, коли з’явився Указ Президента України №1694/2005 «Про невідкладні заходи щодо реформування системи охорони здоров’я населення», який зобов’язав Кабінет Міністрів України підготувати низку державних програм. Була опрацьована і затверджена Кабінетом Міністрів України Концепція Державної програми розвитку первинної медико-санітарної допомоги на засадах сімейної медицини до 2010 року.
Принцип доступності для населення адекватної ПМД було проголошено найважливішим у вирішенні проблем зі здоров’ям нації, а одним із основних шляхів його реалізації стало створення амбулаторій сімейної медицини в кожному сільському поселенні.
Державна політика щодо підтримки ПМД на засадах сімейної медицини стала основою її подальшого розвитку. Натомість актуалізувалася роль економічно активної частини населення щодо турботи про своє особисте здоров’я і здоров’я своєї родини та територіальної громади, його медико-соціальна адаптація до несприятливих соціальних умов так званого перехідного періоду нашого суспільства на принципи ринкової економіки. Тому подальший розвиток ПМД й удосконалення механізмів державного управління цим процесом на сучасному етапі, а також реформування первинки на засадах сімейної медицини повинні реалізуватись одночасно з удосконаленням медико-соціальної політики в державі.
Організація ПМД на засадах сімейної медицини визначається рівнем економіки та соціального розвитку суспільства і його окремих регіонів. По суті, йдеться про створення нової за змістом підсистеми охорони здоров’я, що потребує не лише реструктуризації ПМД, а й вирішення низки проблем, які в багатьох цивілізованих країнах уже залишилися в минулому. Це дасть змогу організувати малозатратне і найефективніше медичне обслуговування населення, а при використанні групової практики сімейної медицини забезпечити інтегрованим медичним обслуговуванням близько 90% мешканців. Адже ПМД на засадах сімейної медицини означає доступність медичної допомоги, високий рівень її якості та ефективності, раціональне використання матеріальних, фінансових і професійних ресурсів, застосування ефективних технологій превентивної медицини та зміцнення громадського здоров’я.
Утім, реформування ПМД на засадах сімейної медицини має бути поступовим і поетапним, залежно від готовності адміністративної території до подібних змін. Така готовність передбачає усвідомлення місцевою владою та керівниками закладів охорони здоров’я необхідності трансформації первинки, визнання пріоритетності цього напрямку медичними працівниками, особливо лікарями-спеціалістами, налаштованість населення на отримання медичних послуг через систему сімейної медицини; наявність посад лікарів загальної практики-сімейної медицини, підготовленість таких фахівців, належні умови оплати їх праці, достатній рівень оснащеності, стабільне й у повному обсязі фінансування закладів сімейної медицини, а також наукове обґрунтування кожного з етапів реформування ПМД.
У разі відсутності бодай однієї із зазначених складових спостерігається уповільнення темпів впровадження реформ та зниження ефективності діяльності вже створених закладів сімейної медицини, що, на жаль, нині й відбувається в нашій державі.
Досвід — орієнтир на майбутнє
Попри те що реорганізація ПМД на засадах сімейної медицини та її розвиток в Україні визнані державною проблемою, наразі недостатньо вивчено досвід регіонів-піонерів у цьому напрямку. Зокрема, не проаналізовано медичних, економічних і соціальних результатів, досягнутих на попередніх етапах. Без цього, як і без вивчення досвіду інших країн, неможливо виявити стратегічні й тактичні помилки реформування, визначити його практичні переваги, а також реалізувати кращі, перевірені часом напрацювання. У цьому плані важливо врахувати досвід Львова щодо розвитку інтегрованої сімейної медицини.
Відомо, що орієнтація системи охорони здоров’я на ПМД сприяє підвищенню задоволеності населення якістю медичних послуг. Під час оцінювання доступності до ПМД найвищий рівень задоволеності населення зафіксовано в Данії, де сімейні лікарі надають її через потужну систему лікувально-профілактичних закладів у тісній інтеграції з іншими фахівцями.
 Інтеграція в загальному розумінні означає процес об’єднання чи взаємопроникнення зусиль різних підсистем і фахівців з метою досягнення спільних цілей. Якщо охорону здоров’я як систему розглядати під кутом входження до неї багатьох діагностичних, профілактичних і лікувально-реабілітаційних технологій, то об’єднання зусиль спеціалістів, які працюють у різних підсистемах охорони здоров’я (первинного, вторинного і третинного рівнів), сприятиме суттєвим змінам на краще щодо формування, збереження та зміцнення здоров’я осіб різних вікових груп, громадського здоров’я територіальних громад і соціального здоров’я населення країни в цілому.
Інтеграція в загальному розумінні означає процес об’єднання чи взаємопроникнення зусиль різних підсистем і фахівців з метою досягнення спільних цілей. Якщо охорону здоров’я як систему розглядати під кутом входження до неї багатьох діагностичних, профілактичних і лікувально-реабілітаційних технологій, то об’єднання зусиль спеціалістів, які працюють у різних підсистемах охорони здоров’я (первинного, вторинного і третинного рівнів), сприятиме суттєвим змінам на краще щодо формування, збереження та зміцнення здоров’я осіб різних вікових груп, громадського здоров’я територіальних громад і соціального здоров’я населення країни в цілому.
Горизонтальну та вертикальну інтеграцію всіх фахівців охорони здоров’я України щодо пацієнторієнтованої медичної допомоги найліпше може забезпечити сімейний лікар, який найкраще знає стан здоров’я пацієнта чи територіальної громади та можливості різних спеціалістів щодо вирішення наявних проблем.
Створення великих, інтегрованих, поліпрофільних медичних команд схвалюється в усьому світі як спосіб підвищення якості медичної допомоги й використання ресурсів медичних спеціалістів, а також зменшення витрат на реалізацію нових лікувально-профілактичних технологій. Відмінність у структурах інтегрованих команд різних країн світу відображає особливості принципів фінансової мотивації їх роботи. Так, в Австралії інтегрована командна медична практика є дешевшою із розрахунку на одного лікаря і прибутковішою. У Великій Британії реформа у сфері сімейної медицини в 90-х роках минулого століття також сприяла інтеграції поліпрофільних медичних кадрів, які залучаються до роботи інтегрованими послугами сімейних лікарів.
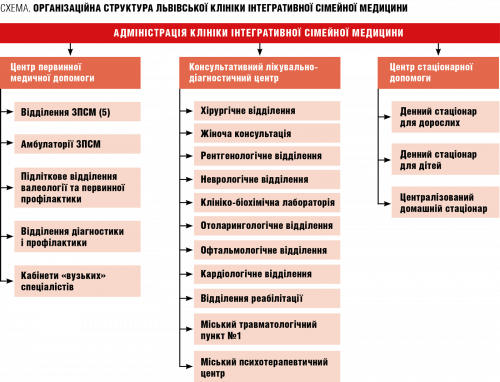
З огляду на це з метою впровадження медичної допомоги на засадах сімейної медицини і методики диференційованого розподілу бюджетних коштів за рівнями надання медичної допомоги у квітні 2004 року у Львові було створено першу в Україні клініку інтегрованої сімейної медицини. Це відбулося шляхом реорганізації комунальної міської клінічної поліклініки №5, яка вже на той час працювала на правах самостійної юридичної особи і надавала ПМД на засадах сімейної медицини понад 85,5 тис. населення одного з адміністративних районів міста за рівнями надання медичної допомоги (див. схему). Було змінено організаційну модель закладу шляхом об’єднання його підрозділів, і на базі поліклініки створено 3 центри. Перший — центр ПМД, до якого увійшли 5 відділень загальної практики-сімейної медицини, підліткове відділення валеології та 3 амбулаторії сімейної медицини. Другий — консультативний лікувально-діагностичний центр, який об’єднав усі спеціалізовані діагностичні й лікувальні відділення та кабінети клініки. Третій — центр стаціонарної допомоги — для надання стаціонарної допомоги хворим як в умовах клініки (денні стаціонари для дорослих і дітей), так і вдома (централізований домашній стаціонар, який надає зокрема й хоспісну допомогу хворим удома).
Протягом тривалого часу колектив фахівців згаданої поліклініки та професорсько-викладацький склад базових кафедр працював як клінічний заклад, де навчалися студенти й лікарі-інтерни, в установі проводили серйозну науково-дослідницьку роботу, виконували дисертації, тобто її назва цілком відповідала змісту. Заклад став обласним навчально-методичним і науково-практичним центром з розвитку сімейної медицини на Львівщині. Тут була опрацьована перша обласна цільова програма «Розвиток первинної медико-санітарної допомоги на засадах сімейної медицини» на 2008-2011 роки, яка фінансувалася з обласного бюджету. Починаючи з 2006 року такі клініки були організовані в усіх закладах охорони здоров’я Львова, у них і донині ПМД надається на засадах інтегративної сімейної медицини (майже 95% міського населення).
Після успішного виконання першої обласної цільової програми з розвитку сімейної медицини були затверджені ще дві — профілактичного спрямування. При Голові Львівської обласної державної адміністрації створено громадську координаційну раду з розвитку сімейної медицини, до якої увійшли фахівці з різних ланок управління соціальним розвитком Львівщини.
Наукові розробки наших вчених і лікарів у сфері профілактичної медицини та громадського здоров’я сприяли постійному підвищенню якості та ефективності медичної допомоги в клініці інтегративної сімейної медицини, а також на регіональному рівні. Зокрема, реалізація в клініці місцевої цільової програми «Родинна профілактика гіпертонічної хвороби» сприяла зниженню захворюваності на цю недугу та частоти її ускладнення — гострого інфаркту міокарда — як серед дорослого населення територіальної громади, так і серед населення працездатного віку одного з адміністративних районів Львова у 2011-2015 роках.
За даними Інституту демографії та соціальних досліджень ім. М. В. Птухи у 2016 році на Львівщині середня тривалість життя жінок становила 78,1 року (це найбільший показник в Україні). У цьому заслуга і фахівців сімейної медицини.
Урок на завтра
Якщо проблему постійного підвищення якості ПМД розглядати комплексно (особливо враховуючи те, що Основами законодавства України про охорону здоров’я з 2020 року передбачено її надання винятково на засадах сімейної медицини), то її можна успішно вирішувати за допомогою системного підходу. При цьому потрібно застосувати такі методи державного управління:
- раціоналізацію мережі та структури закладів ПМД на засадах сімейної медицини шляхом створення клінік інтегративної сімейної медицини, які спроможні забезпечити якість та ефективність медичної допомоги на регіональному рівні, компетентність фахівців при взаємодії з громадськістю об’єднаних територіальних громад і професійними об’єднаннями медичних спеціалістів;
- пріоритетність у комплексному механізмі державного управління поліпшення якості та ефективності медичної допомоги на основі її доступності, керованості з боку сімейного лікаря, профілактичної спрямованості зі зміцненням індивідуального і громадського здоров’я громадян об’єднаних територіальних громад, стандартизації та доказовості медичних послуг;
- реалізацію заходів з безперервного професійного розвитку фахівців сімейної медицини щодо формування, збереження і зміцнення індивідуального здоров’я громадян і громадського здоров’я об’єднаних територіальних громад;
- розробку та запровадження індикаторів якості роботи фахівців сімейної медицини, закладів ПМД та їх підрозділів з оплатою праці за кількість і якість виконаної роботи;
- проведення моніторингу якості первинної медичної допомоги і рівня задоволеності нею населення об’єднаних територіальних громад;
- ефективне використання зовнішнього (позавідомчого) і внутрішнього (відомчого) професійного аудиту, що сприятиме підвищенню якості та ефективності роботи фахівців сімейної медицини;
- виконання сімейними лікарями функцій інтеграторів щодо залучення спеціалістів різного профілю до надання пацієнторієнтованої медичної допомоги;
- запровадження локальних протоколів надання медичних послуг у закладах ПМД та медичних маршрутів пацієнтів, а також державної формулярної системи фармакотерапії, створеної на основі принципів доказової медицини.
Перераховані напрямки управління розвитком ПМД на засадах сімейної медицини в Україні будуть ефективними лише за умови позитивного ставлення до них населення і медичної спільноти. Тому в засобах масової інформації слід активно пояснювати переваги й очікувані результати формування, збереження і зміцнення здоров’я окремих людей різних вікових груп і громадського здоров’я об’єднаних територіальних громад на основі державно-громадської системи управління охороною здоров’я як важливої складової громадянського суспільства.
Сімейний лікар, який надає ПМД на сімейно-територіальній дільниці, уже сьогодні має право координувати й інтегрувати діяльність будь-кого зі спеціалістів з метою надання якісної, пацієнторієнтованої медичної допомоги в клініці інтегративної сімейної медицини. А це потребує якісної підготовки таких фахівців на до- та післядипломному етапах, їх вишколу на окремих факультетах сімейної медицини і громадського здоров’я, а також у процесі безперервного професійного розвитку в регіональних і місцевих навчально-тренінгових центрах сімейної медицини, положення про які затверджені МОЗ України. Клініки інтегративної сімейної медицини в недалекому майбутньому зможуть стати оптимальними базовими закладами охорони здоров’я, у яких вивчатимуть реалізовані методики діагностики, профілактики та медико-соціальної реабілітації, що є важливою складовою відновлення громадського здоров’я.
У таких закладах, реформованих у комунальні некомерційні підприємства, буде сконцентровано науково-інноваційні пошуки щодо подальшого розвитку сімейної медицини та формування професійної еліти лікарів. Однак для вирішення згаданих завдань у межах країни необхідно підвищити рівень загальнодержавного управління системою охорони здоров’я. Тому слушними є пропозиції щодо підпорядкування Міністерства охорони здоров’я безпосередньо Президенту України і введення Міністра охорони здоров’я до складу РНБО. Національній академії державного управління при Президентові України та її регіональним інститутам потрібно рекомендувати проблему реформування системи охорони здоров’я та її подальшого розвитку для наукових досліджень. У регіональних інститутах академії слід організувати кафедри громадського здоров’я з метою підготовки керівників рад об’єднаних територіальних громад і громадських організацій з проблем застосування механізмів державного управління в громадській системі охорони здоров’я.
 У національних медичних університетах на кафедрах сімейної медицини має бути створено цикли з медичної валеології, де студентів, лікарів-інтернів і слухачів факультетів післядипломної медичної освіти за програмою державного управління навчатимуть методикам формування, збереження і зміцнення здоров’я людей різних вікових груп, а також відновленню здоров’я і медико-соціальній реабілітації осіб з інвалідністю за допомогою сучасних методів фізичної терапії та ерготерапії.
У національних медичних університетах на кафедрах сімейної медицини має бути створено цикли з медичної валеології, де студентів, лікарів-інтернів і слухачів факультетів післядипломної медичної освіти за програмою державного управління навчатимуть методикам формування, збереження і зміцнення здоров’я людей різних вікових груп, а також відновленню здоров’я і медико-соціальній реабілітації осіб з інвалідністю за допомогою сучасних методів фізичної терапії та ерготерапії.
У всіх вишах України необхідно запровадити навчання студентів з проблем педагогіки громадського здоров’я, що дасть змогу збільшити кількість тренерів зі здорового способу життя і підвищити вплив цього чинника на формування, збереження, зміцнення і відновлення здоров’я окремих громадян та населення територіальних громад.
У кожному центрі ПМД і кожній клініці інтегративної сімейної медицини об’єднаних територіальних громад потрібно створити навчально-тренінгові центри, у роботі яких братимуть активну участь не лише лікарі та медичні сестри, а й фахівці інших спеціальностей, котрі мешкають на території громади й обізнані з педагогікою здоров’я. У такий спосіб створюватимуться освітні громадські медичні округи здоров’я, що сприятимуть постійному покращенню індивідуального і громадського здоров’я.











