Сьогодні вже опубліковані дані багатьох досліджень, які дозволяють краще розуміти вплив двох тяжких захворювань, що набули масштабів пандемії – COVID-19 і цукрового діабету.
Про важливі висновки міжнародних досліджень та практичні аспекти лікування цукрового діабету з огляду на паралельний поступ коронавірусу, розповідає член-кореспондент НАМН України, доктор медичних наук, професор, заслужений діяч науки і техніки України, завідувач кафедри діабетології Національної медичної академії післядипломної освіти імені П.Л.Шупика, Голова правління Української діабетологічної асоціації (https://diabetes-ukraine.org.ua/) Борис Маньковський.
ВЗ На сторінках нашого видання ми вже обговорювали тему цукрового діабету в контексті COVID-19, тож, що наразі вдалося з’ясувати ученим і клініцистам?
 Борис МАНЬКОВСЬКИЙ, член-кореспондент НАМН України, доктор медичних наук, професор, заслужений діяч науки і техніки України, завідувач кафедри діабетології Національної медичної академії післядипломної освіти імені П.Л.Шупика, Голова правління Української діабетологічної асоціації
Борис МАНЬКОВСЬКИЙ, член-кореспондент НАМН України, доктор медичних наук, професор, заслужений діяч науки і техніки України, завідувач кафедри діабетології Національної медичної академії післядипломної освіти імені П.Л.Шупика, Голова правління Української діабетологічної асоціації – Так, на жаль, тема залишається актуальною. Не дивлячись на пандемію COVID-19, ніхто не спроможний відмінити пандемію цукрового діабету: число хворих на діабет зростає в усьому світі. Коли зустрічаються дві пандемії, на жаль, вони не нівелюють, а тільки посилюють одна одну.
Нині весь світ вивчає різноманітні аспекти співіснування, прогноз та вплив коронавірусу на організм людей, які страждають на тяжкі хронічні захворювання, адже невідомо як довго ще триватиме ця пандемія. Крім того, швидше за все, ми і надалі, час від часу матимемо справу з різними варіантами цього вірусу.
Отже, дані досліджень свідчать, що
- діабет є найчастішим з коморбідних станів у пацієнтів з COVID-19;
- діабет сприяє тяжкому перебігу коронавірусної хвороби та призводить до більшої частоти госпіталізацій до відділень реанімації та інтенсивної терапії (ВРІТ);
- діабет підвищує захворюваність та смертність пацієнтів з COVID-19;
- гіперглікемія (навіть самостійно) може погіршувати перебіг та прогноз COVID-19.
ВЗ Які несприятливі наслідки вірусних інфекцій, окрім COVID-19, асоційовані з діабетом?
– Ми вже зустрічалися з проблемою збігу у часі епідемій важких інфекцій та цукрового діабету, тож знаємо, і це доведено клінічною практикою, що гострі вірусні інфекції ускладнюють і обтяжують перебіг цукрового діабету.
Так, 2003 року ми пережили тяжкий гострий респіраторний синдром (SARS), у зв’язку з яким у 3,1 рази частіше, аніж зазвичай спостерігалися несприятливі наслідки при ЦД, а гіперглікемія та ЦД при SARS виступали предикторами захворюваності та смертності;
2009-го – грип А (H1N1) у 4,29 рази вище співвідношення шансів щодо госпіталізації до ВРІТ людей з ЦД та без ЦД;
2012-го – Близькосхідний респіраторний синдром (MERS) – співвідношення шансів тяжкого перебігу за умов ЦД порівняно з його відсутністю становило від 2,47 до 7,24.
Хворі на цукровий діабет, а також люди з надлишковою масою тіла або ожирінням складають групи високого ризику тяжкого перебігу COVID-19. До того ж відомо, що у одного пацієнта часто є і цукровий діабет, і ожиріння, що робить цих людей дуже вразливими. Так само, як і похилий вік, адже з віком ризик цукрового діабету 2 типу зростає. Так само, як і люди, що живуть з хронічною нирковою недостатністю, яка, як відомо, є частим ускладненням ЦД.
Іншими словами, один пацієнт може належати відразу до декількох груп високого ризику. При цьому, цукровий діабет не є фактором, що підвищує ризик інфікування COVID-19.
Сьогодні ми маємо сумне підтвердження цих тверджень на прикладі Сполучених Штатів Америки, де спостерігається висока смертність від COVID-19 через широку розповсюдженість діабету та ожиріння.
ВЗ Про що говорять результати досліджень з цієї проблематики? Які гіпотези вже отримали докази?
– За даними мета-аналізу 7 досліджень за участю 1576 пацієнтів з COVID-19, у хворих діабетом необхідність у госпіталізації виникала у 6 разів частіше, аніж у людей без діабету. А смертність у людей з супутньою патологією (артеріальна гіпертензія, цукровий діабет, серцево-судинні захворювання, захворювання дихальної системи), хворих на COVID-19, у 12 разів перевищувала таку, аніж у людей без супутньої патології.
За даними CORONADO – багатоцентрового (учасники – 53 медичні центри Франції) обсерваційного дослідження фенотипічних характеристик та прогнозу стаціонарних пацієнтів з COVID-19 та ЦД, кожен 5-тий хворий з ЦД потребував лікування у ВРІТ та штучної вентиляції легень, а кожна 10-та людина з ЦД та COVID-19 помирала.
У пацієнтів з уперше діагностованим діабетом було виявлено найбільшу імовірність госпіталізації до ВРІТ та потреби у інвазивній механічній вентиляції легень. Це також було показано у дослідженні CORONADO.
Швидше за все, причина у тому, що ці люди насправді хворіли вже тривалий час на ЦД2 без встановленого діагнозу, відповідно, вони не отримували лікування і не контролювали рівень глікемії. Таким чином, вони на момент захворювання на COVID-19 перебували у значно гіршому стані, аніж пацієнти, які знали про свій діабет і лікувалися.
Гіперглікемія сама по собі є фактором підвищення смертності від COVID-19 –це довело когортне дослідження, проведене у Великій Британії. Глікозильований гемоглобін, як відомо, є показником тривалого рівня глікемії, тож, чим довше до інфікування коронавірусом хвора людина знаходилася у стані декомпенсації ЦД, тим більшим є ризик втратити такого пацієнта. Важливо зазначити, що при цьому значущою є не тільки вихідна декомпенсація діабету, але й сама по собі гіперглікемія.
Це означає, що гіперглікемія може бути не тільки проявом цукрового діабету, а й так званим, «стресорним» феноменом (або стресорна гіперглікемія). Це добре описано при гострому інсульті та інфаркті і говорить про наступне: якщо у людини в цих станах (у тому числі з COVID-19) наявна гіперглікемія, то вона свідчить про виражений стрес для організму, що прогнозує гірший перебіг захворювання. Крім того, у цьому випадку гіперглікемія є не стільки причиною гіршого фіналу, скільки маркером більш тяжкого перебігу хвороби.
Важливо також підкреслити, що контроль рівня глюкози крові у пацієнтів з ЦД допомагає пом’якшити наслідки COVID-19. Це було показано, приміром, у великому ретроспективному багатоцентровому дослідженні, проведеному в Китаї за участі 7337 пацієнтів з COVID-19 з ЦД та без нього.
В ньому також порівняли показники смертності при задовільному і поганому контролі глікемії і виявили, що при добре контрольованому рівні глюкози крові (верхня межа ≤10 ммоль/л) смертність складає 1,1%, а при поганому контролі рівня глюкози крові (верхня межа ˃10 ммоль/л) – 11%. Отже, компенсація діабету дозволяє досить легко перенести коронавірусну хворобу таким пацієнтам, і навпаки – поганий контроль ЦД значно підвищує ризик смертності від COVID-19.
ВЗ Якими є потенційні імовірні причини і механізми підвищеного ризику інфекцій у людей з ЦД?
– Сьогодні ми можемо тільки припускати, що довготривалий субоптимальний глікемічний контроль може порушувати певні аспекти імунної відповіді на вірусну інфекцію та потенційні вторинні бактеріальні інфекційні процеси в легенях.
Ускладнення діабету та часті коморбідні стани – діабетична нефропатія, ожиріння, ішемічна хвороба серця тощо – додатково ускладнюють ситуацію для осіб з діабетом, ослаблюючи їх здоров’я в цілому, зменшуючи їхній потенціал спротиву інфекції, і, у такий спосіб, збільшуючи тяжкість перебігу COVID-19.
Цукровий діабет підвищує ризики захворіти на COVID-19 чи навпаки?
ВЗ Як гіперглікемія може погіршувати перебіг та прогноз COVID-19?
– Гіперглікемія, пов’язана з інсулінорезистентністю, яка, своєю чергою, сприяє збільшенню вироблення прозапальних цитокінів, що беруть участь у цитокіновому штормі, який відіграє ключову роль у розвитку пневмонії.
Крім цього, певну роль відіграють порушення функції ендотелію, що є притаманним хворим на діабет, а також активація тромбоцитів, адже відомо, що при COVID-19 тромбози є доволі частим ускладненням, яке призводить до мультиорганного ураження організму людини.
Отже, всі ці аспекти в комплексі є проявами цукрового діабету і метаболічного синдрому. Тож людина із діабетом на момент захворювання вже має комплекс порушень, які обумовлюють небезпечний перебіг COVID-19.
Несприятливий прогноз у осіб з діабетом імовірно є наслідком синдромної природи цього захворювання.
Важливо відзначити, що наразі є поки що одиничні, але дуже цікаві роботи, в яких показано, що вірус SARS–CoV-2 може безпосередньо уражати ꞵ-клітини підшлункової залози, негативно впливаючи на їх функції та виживаність аж до швидкого та тяжкого погіршення метаболічного контролю – розвитку швидкої гострої інсулінової недостатності, а відтак формування ЦД 1 типу у осіб з наявним на момент захворювання на COVID-19 діабетом або розвитку захворювання на діабет.
Цукровий діабет: як лікувати пацієнтів в умовах пандемії?
ВЗ Які особливості лікування COVID-19 у хворих на цукровий діабет?
– Говорячи про лікування коронавірусної хвороби у пацієнтів з цукровим діабетом, перш за все, маємо забезпечити хороший контроль глюкози у осіб з різними типами діабету. Першою чергою, варто дотримуватись стратегії, яка передбачає базально-болюсний режим або постійну подачу інсуліну за допомогою інфузомата для хворих на ЦД 1-го типу. Для постійної подачі застосовують аналоги інсулінів короткого терміну дії.
Для хворих на цукровий діабет 2-го типу слід зазначити, що неінсулінові препарати можуть використовуватися тільки у випадку середньої тяжкості перебігу хвороби, у решті випадків – використовують інсулін, а для людей у критичному стані – внутрішньовенне введення інсуліну (за допомогою інфузомата).
Важливо! Щодо дексаметазону! З одного боку, це – єдиний препарат, що підтвердив свою ефективність для лікування COVID-19. Але слід пам’ятати, що, як і інші кортикостероїди, він може провокувати підвищення глікемії та кортикоїд-асоційований діабет. Тож потрібно ретельно контролювати рівень глюкози, вводити інсулін (особливо після обіду та перед вечерею, коли теж можливе підвищення рівня глікемії).
Стратегії контролю рівня глюкози у пацієнтів з COVID-19 та різними типами цукрового діабету
|
Цукровий діабет 1 типу |
Цукровий діабет 2 типу |
Глюкокортикоїд-асоційований діабет |
|
|
|
Підсумовуючи, варто навести результати ще LIRA-PRIME – рандомізованого дослідження ліраглютиду у порівнянні з пероральними цукрознижувальними препаратами в умовах первинної ланки медичної допомоги у пацієнтів з ЦД 2 типу, неконтрольованим за допомогою метформіну. Це дослідження в контексті COVID-19 цікаве тим, що ще раз підтверджує важливість досягнення компенсації ЦД вже на етапі первинної ланки.
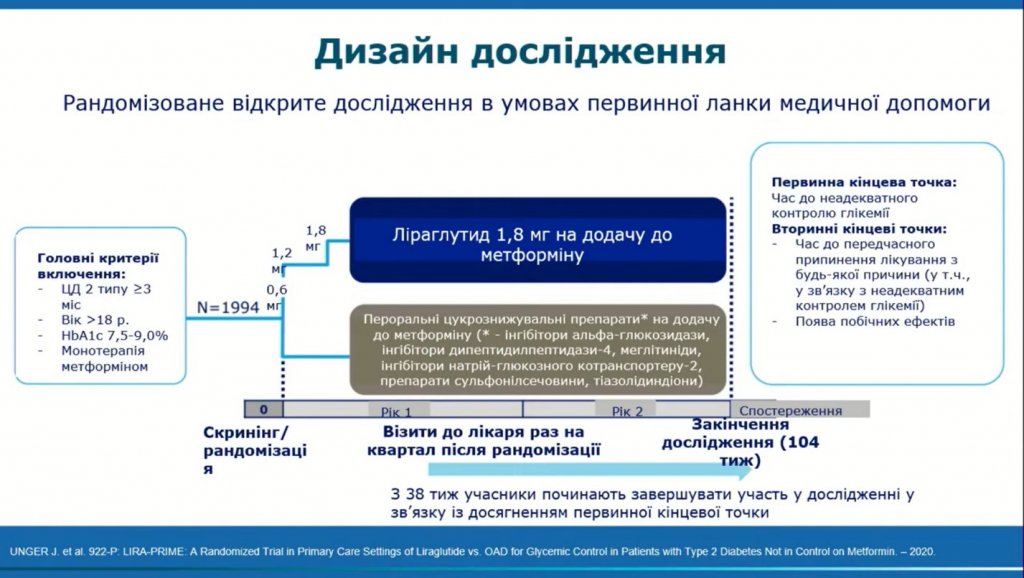
Зокрема, у дослідженні з’ясовувалося, що саме необхідно додавати для інтенсифікації терапії для досягнення адекватного контролю захворювання – антагоністи рецептора глюкагоноподібного пептиду‑1 (арГПП‑1), зокрема, ліраглутид чи метформін?
Дослідженням було доведено, що ліраглутид допомагав учасникам контролювати рівень цукру в крові на 44 тижні довше, якщо порівняти із застосуванням інших препаратів.
Окрім того, висновки дослідження продемонстрували, що:
- ліраглутид характеризувався перевагою над пероральними цукрознижувальними препаратами у аспекті часу до неадекватного глікемічного контролю (109 проти 65 тижнів);
- час до передчасного припинення лікування з будь-якої причини був достовірно довшим для ліраглутиду порівняно з пероральними цукрознижувальними препаратами (80 проти 52 тижнів);
- у пацієнтів з діабетом в умовах реальної клінічної практики на рівні первинної ланки медичної допомоги інтенсифікація лікування за допомогою ліроглутиду порівняно з іншими препаратами призводила до кращої підтримки глікемічного контролю, більш вираженого зниження HbA1c та маси тіла (що також важливо, з огляду на негативну роль ожиріння при COVID-19) на тлі однакової частоти небажаних побічних ефектів та гіпоглікемічних епізодів. На тлі прийому ліраглютиду більша кількість учасників припиняла лікування у зв’язку з шлунково-кишковими побічними ефектами.
Отже, головний висновок – люди, хворі на діабет, мають високий ризик госпіталізації і смертності у зв’язку із COVID-19. Однак, якщо лікарі мало чим можуть зарадити (за відсутності сталого позитивного ефекту масової вакцинації) відносно профілактики COVID-19, то забезпечити кращий контроль діабету цілком можливо. Адже, чим краще вдається контролювати діабет ще до того, як людина захворіє на коронавірусну хворобу, тим легшим буде перебіг і кращим прогноз захворювання для пацієнта.
Тетяна СТАСЕНКО, «ВЗ»











