Шкіра виглядає, як поле бою, а свербіж не припиняється ні на хвилину? З’явившись у ранньому дитинстві, нейродерміти, які супроводжуються запаленням, сухістю шкіри і сильним свербінням, примушують страждати людину протягом всього життя. Особливо часто рецидиви хвороби спостерігаються у молодих і активних людей, чиє життя переповнене стресами.
 Катерина БАКІКО, лікар-дерматовенеролог науково-медичного центру Святої Параскеви (м. Львів)
Катерина БАКІКО, лікар-дерматовенеролог науково-медичного центру Святої Параскеви (м. Львів)«Стан нашої шкіри тісно пов’язаний з емоціями, які ми переживаємо. Підтверджують цей факт не тільки дерматологи, а й генетики. У ембріона під час внутрішньоутробного розвитку клітини шкіри і клітини нервової системи розвиваються з одного і того ж шару ектодерми – мезодермального. Крім того, нервові закінчення в шкірі знаходяться у постійному контакті з мозком. Нервова система реагує на зовнішні подразники (зміни температури, дотики) через шкіру (наприклад, контролює роботу потових залоз). Відтак шкіра і нервова система пов’язані між собою природним механізмом. Першим такий зв’язок помітив ще Гіппократ. У середині ХІХ століття засновник Віденської дерматологічної школи Ф. Герба, спостерігаючи за пацієнтом з екземою, зробив висновок про те, що захворювання шкіри має прямий вплив на психічний стан пацієнта. Незабаром англійський лікар Е. Вілсон вперше вжив поняття “невроз шкіри”, а екзема отримала назву нейродерміт», – звертає увагу лікар-дерматовенеролог науково-медичного центру Святої Параскеви Катерина Бакіко (м. Львів).
У 1980 році вчені довели: в основі всіх перерахованих вище захворювань лежить емоційний стрес. Тоді ж вперше у лікарську практику введено і термін “психодерматологія”. У 1995 році було організовано Європейське співтовариство лікарів-дерматологів і психіатрів. Ці фахівці об’єднали свої знання та зусилля, щоб більш точно зрозуміти зв’язок шкіри з нервовою системою і навчитися лікувати важкі форми атопічного дерматиту.
Стрес і хвороби шкіри: як окремі ланки вибудовуються в один ланцюг
У останні десятиліття все частіше досліджується зв’язок між стресом і дерматологічними захворюваннями. Відомо, що стрес – це стан психічної напруги, який виникає у важких життєвих умовах. Усі живі організми здатні справлятися і чинити опір негативним зовнішнім чинникам, але спроможність протистояти їм завжди залежить від низки факторів, зокрема, від віку людини, природи і частоти стресу, психологічного стану індивідуума.
Психоемоційний стрес може впливати на людину у будь-якому віці, а от найбільш важкі його наслідки формуються у ранньому дитинстві і можуть стати причиною незворотних патологічних процесів. Під приціл потрапляють психіка, нервова, гормональна та імунна системи. Психологічний стрес у перші дні, місяці та роки життя може призвести до виникнення і закріплення відчуття непотрібності, самотності і безпорадності, які в свою чергу, викликають перезбудження нервової та імунної систем і збільшують схильність дитини до порушення регуляції імунних реакцій. При стресі симпатична нервова система починає виділяти катехоламіни, які здатні посилювати виробництво гістаміну, простагландинів ND лейкотрієнів, запускаючи замкнуте коло «свербіж-розчісування», що переростає в хронічний свербіж. Підтверджує цю реакцію той факт, що у відповідь на стрес посилюється продукція CD 8 лімфоцитів, яка зберігається збільшеною навіть через годину після першого стресового випадку. Це дозволяє запідозрити, що підвищена вегетативна відповідь на стрес може бути патогенетичною ознакою атопічного дерматиту. Наявність різних нейропептидних рецепторів на поверхні шкіри обумовлює центральну роль у цьому механізмі.
Крім того, психологічний стрес може негативно впливати на імунну систему, що послаблює захисні механізми шкіри і полегшує проникнення нових або реактивацію сплячих патогенів.
Ось чому для дітей молодшого віку є таким важливим тактильний контакт «шкіра до шкіри». Таким чином батьки чи опікуни передають любов, прив’язаність та сприяють впевненості в собі у дитини. Для новонароджених прямий контакт шкіри є важливою формою спілкування і надзвичайно позитивно вливає на ріст і дозрівання нервових клітин.
Основні тригери: чи можна встановити причину хвороби
Терміни “нейродерміт”, “атопічний дерматит”, “екзема” є синонімами. Але за сучасною номенклатурою всі ці стани об’єднані у діагноз атопічний дерматит (АД) або атопічна екзема – рецидивуюче хронічне захворювання. Його основні симптоми: запалення шкіри і сильне свербіння. Існує і зворотний зв’язок. Згідно з результатами численних наукових досліджень у 93% дерматологічних пацієнтів захворювання шкіри негативно позначилося на самооцінці, у 87% – вплинуло на соціальне життя, і всі опитані діти вважають, що недуга позначилася на їхньому психологічному здоров’ї.
У більшості випадків хвороба починається в ранньому дитинстві, дуже часто такий діагноз ставлять дітям у віці від 6 місяців і до 7 років. У малюків почервоніння, лущення, набряк шкіри спостерігається на щоках, в області джерельця, брів, за вухами. Хвороба може дебютувати і у зрілому віці. У дорослих осередки нейродерміту можуть поширюватися на слизові оболонки статевих органів, очі, ніс. Захворювання має хвилеподібний перебіг, для якого характерні періоди загострення і ремісії.
Причини розвитку недуги до кінця не відомі. Наразі встановлено, що хвороба багатофакторна. В її основі можуть бути порушення в роботі імунної, нервової систем. А ще численні наукові дослідження доводять, що одним з провідних провокуючих чинників у дорослих є стрес або психоемоційні навантаження. Іноді старт хворобі дають вірусні інфекції. Дуже часто лікарі говорять про спадковий фактор у розвитку хвороби. Якщо одному з батьків поставлено діагноз “нейродерміт”, то у дітей захворювання може виникнути з ймовірністю до 40-50%.
Психічні розлади з дерматологічними симптомами
Шкіра нерідко стає об’єктом аутоагресії і деструктивної поведінки психічно хворих. Маніпуляції, які вони роблять зі шкірою і її похідними (нігтями, волоссям), спрямовані на те, щоб впоратися з сильними неконтрольованими емоціями або тривогою. Така поведінка може призводити до самоіндукованих захворювань (наприклад, артифіціального дерматиту, оніхофагіі, трихотилломаніі). У практиці лікарів-дерматологів і психотерапевтів нерідко зустрічаються випадки, коли люди з певними розладами спричиняють собі ушкодження, зокрема, подряпини і порізи на руках. Або у стані стресу чи напруги неусвідомлено обкушують шкіру на пальцях або гризуть нігті.
Що стосується дітей, вони висмикують волосся внаслідок напруги і критики, але не внутрішньої, а зовнішньої. Найчастіше це зустрічається у дітей, батьки яких – перфекціоністи. Вони пред’являють завищені вимоги до успішності дитини, а малюки, в очікуванні критики з боку батька чи матері, починає смикати волосся або дряпати якісь нерівності на шкірі.
Дізнайтеся більше: Як нервова система уражається при COVID-19?
Характерні симптоми, які потребують особливої уваги
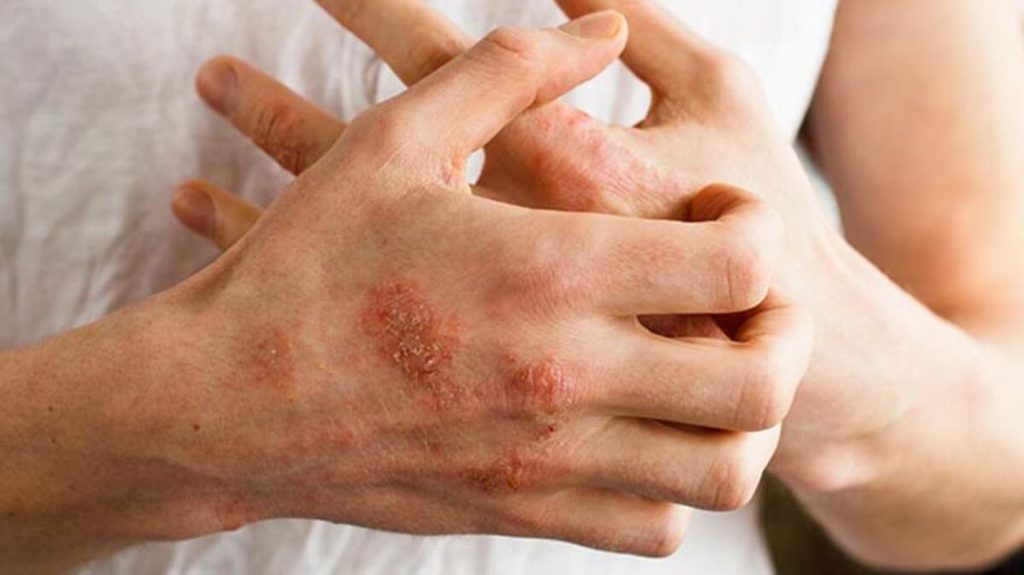
Хвороба зазвичай супроводжується вираженим свербежем. Цей симптом може бути як проявом захворювання шкіри, так і психологічного розладу. Навіть якщо свербіж почався через дерматологічної проблеми, продовжитися він може через психологічні розлади. Виглядає цей зв’язок таким чином: з’являється свербіж, відбувається механічне подразнення шкіри (розчісування). Розчісування приносить полегшення (як фізичне, так і емоційне), що підживлює подальший позив до механічної стимуляції. Повторення цього циклу вкорінює свербіж як реакцію організму на зовнішні (тертя, зміна температури) і внутрішні (тривога, стрес) подразники.
На шкірі з’являються почервоніння, висип, лущення. Найчастіше висипання локалізуються в тих місцях, де шкіра найбільш тонка і чутлива – в області шиї, на ліктьових згинах, в підколінних згинах, на тулубі. Червоний запалений щільний контур може обрамляти губи й очі. Уражена шкіра стає потовщеною, набуває червонувато-синюшного відтінку. Зрідка всі зазначені симптоми йдуть поруч із алергічним ринітом, бронхіальною астмою, полінозом.
Після загострення хвороби настає період ремісії, під час якого симптоми нейродерміту або значно зменшуються, або зникають зовсім. Такий період затишшя може тривати від декількох тижнів до п’яти і більше років.
Атопічний дерматит може відступити назавжди під час статевого дозрівання. Однак якщо цього не станеться, хвороба буде загострюватися протягом життя. Схильність до сухості шкіри, контактних дерматитів, у людей, які колись переросли АД, може бути пожиттєва.
Дізнайтеся більше: Алергія на холод чи простий подразливий контактний дерматит: розрізнити, щоб вилікувати.
Розробляємо діагностичні і лікувальні алгоритми
Щоб поставити точний діагноз, педіатру, дерматологу або алергологу необхідно зібрати найбільш повний анамнез і вивчити особливості клінічних проявів. Підтвердити або виключити будь-які підозри допоможе система клінічної діагностики, розроблена Ханіфіном та Райка.
Варто пам’ятати, що люди з атопічним дерматитом більш схильні до утворення алергічного риніту, кон’юнктивіту, бронхіальної астми, харчової, аеро- та контактної алергії. А тому за показами, зрідка, призначаються додаткові обстеження з приводу діагностики цих паралельних процесів. Разом з тим, атопічний дерматит – поняття не тотожне алергії на щось. Тому пошуки, виявлення алергену та навіть його уникання не призводить до повного одужання від АД.
Зони особливої уваги:
- Відомо, що діти з АД дійсно більш схильни до алергічних хвороб, ніж діти без АД. Близько третини дітей мають додаткову харчову алергію. Цей процес є паралельним і може ускладнювати перебіг хвороби, але аж ніяк не є причиною АД. Діти з атопічним дерматитом також часто мають прояви аероалергії та контактної алергії. Тому думати лише про їжу, як тригер, теж помилка.
- Головне при лікуванні АД – догляд за шкірою, уникнення її подразнення. Виявлення тригерів щодо розвитку алергічних реакцій є важливим, але далеко не головним завданням.
- Відповідно до міжнародного протоколу лікування АД, загальна елімінаційна дієта не рекомендована для рутинного використання. Це означає, що її призначення усім пацієнтам, більше зашкодить, ніж принесе користь. Особливо це стосується дітей, яким для повноцінного розвитку потрібні вітаміни, мікроелементи, білок тощо.
Багато пацієнтів соромляться своєї хвороби, і це лише додає психологічного тиску. Але захворювання шкіри – це не вирок. Лікування нейродерміту, чи психологічного розладу з дерматологічними симптомами має бути не тільки індивідуальним, а й неодмінно комплексним.
- При АД або інших хворобах шкіри з проявами хронічного свербежу нанесення бар’єрної плівки у вигляді емоленту є вкрай важливим. Такий засіб буде зволожувати шкіру, відновлювати захист, утримуватиме воду у шкірі, сприятиме загоєнню висипу. Важливо наносити крем часто, постійно і багато.
- Коли є розчухи, висип, запалення, які не загоються тривалий час (такі явища супроводжуються порушенням шкірного імунітету), важливо подбати про лікування вторинних інфекцій. Ванни з гіпохлоритом натрію, дезінфікуючі креми і гелі (на основі мупіроцину, фузідієвої кислоти та ретапамуліну) діють швидко і ефективно.
- Для лікування запальних хвороб шкіри зазвичай призначаються гормональні креми, рідше – негормональні протизапальні.
- Вологі обгортання на ніч можуть значно полегшити симптоми. Зволожена пов’язка протягом ночі буде охолоджувати шкіру, додатково зволожувати її, сприяти кращій дії ліків та створювати бар’єр від розчухів. Для вологих обгортань використовують спеціальний одяг для пацієнтів з АД або роблять пов’язки самостійно.
- Якщо йдеться про хронічні шкірні хвороби, ефективним методом лікування може бути вузькосмугова фототерапія. Рекомендується також відпочинок на морі.
- Якщо хвороба не реагує на лікування препаратами для зовнішнього лікування, призначаються ЛЗ, які приймають перорально або вводять п/к (наприклад, methotrexate,dupilumab).
Правила догляду за шкірою:
- Відомо, що тертя шкіри, вібрація, гаряча вода, сухе повітря, пітливість, недостатня гігієна, стрес, вживання алкоголю можуть посилювати свербіж, а тому варто їх уникати. І навпаки, прохолодне повітря вдома до 20 °С, вологість 50-70%, правильний гігієнічний догляд, уникнення стресів – усі ці чинники значно зменшують прояви хвороб шкіри.
- Антигістамінні препарати можуть зменшувати свербіж. Разом з тим доведено, що протисвербіжний ефект більшості антигістамінних ліків при АД такий самий, як і у плацебо. Тому призначати їх проти свербежу при атопії – питання дискутабельне. Доведено, що виражений протисвербіжний ефект має hydroxyzine dihydrochloride.
- Психологічний супровід пацієнта з АД має провідне значення у питанні лікування атопічного дерматиту і повинен входити у комплекс терапевтичних заходів.
Антоніна ЛІВАНДОВСЬКА, «ВЗ»











