Темою Всесвітнього дня здоров’я 2018 року оголошено загальне охоплення послугами охорони здоров’я всіх і всюди. Чи реалізують це гасло українські медичні реформи?
 Марина ШЕВЧЕНКО, доцент Школи охорони здоров’я Національного університету «Києво-Могилянська академія», доктор медичних наук
Марина ШЕВЧЕНКО, доцент Школи охорони здоров’я Національного університету «Києво-Могилянська академія», доктор медичних наукДо того ж воно передбачає не тільки забезпечення мінімального переліку медичних послуг, а й поступове його розширення та посилення фінансового захисту з надходженням додаткових ресурсів і стосується не тільки послуг, що надаються окремим пацієнтам, а й охоплення на рівні всього населення, наприклад, проведення кампаній у сфері охорони здоров’я, фторування води тощо.
Це поняття включає в себе набагато більше, ніж забезпечення здоров’я, по суті, воно означає просування до справедливості у суспільстві та визнання пріоритетів у галузі соціальної інтеграції й згуртованості.
Основне мірило
Фінансовий захист визнано виміром універсального доступу до послуг системи охорони здоров’я у Стратегічних пріоритетах Європейського бюро ВООЗ у сфері зміцнення систем охорони здоров’я на 2015-2020 роки, у Європейській політиці «Здоров’я-2020», зобов’язаннях Талліннської хартії «Системи охорони здоров’я для здоров’я і благополуччя».
На нараді експертів ВООЗ «Перетворення системи охорони здоров’я: практика реалізації» (Мадрид, 17-18 грудня 2015 року) одним із пріоритетних завдань посилення систем охорони здоров’я визнано трансформацію системи надання послуг і перехід до універсального охоплення ними через управління змінами й інноваціями.
Це питання стає дедалі актуальнішим з огляду на те, що до традиційних викликів для систем охорони здоров’я (постаріння населення, поширеність хронічних захворювань та їх поліморбідність, дедалі більша фрагментація в наданні медичної допомоги, орієнтація на госпіталізацію, слабкий сектор ПМСД і системи громадського здоров’я, підвищення складності клінічних процесів, соціальна нерівність, невирішені проблеми якості та безпечності медичної допомоги, сплеск технологічних новацій і стрімкий розвиток медицини на тлі економічних обмежень тощо) останнім часом додалися нові, які значно впливають на універсальний доступ до медичних послуг. Зокрема, такими викликами стали:
- посилення міграційних процесів, збільшення чисельності біженців;
- нова архітектура системи охорони здоров’я: орієнтована на пацієнта, непатерналістична, заснована на командній роботі професійна культура;
- складність потреб, пов’язаних з охороною здоров’я;
- надмірне використання медичних послуг;
- недоліки управління;
- тиск, пов’язаний з приватизацією;
- спрямування на стримування витрат на охорону здоров’я;
- політична турбулентність, відсутність наступності в реалізації реформ і довіри до них;
- тиск окремих галузей економіки (тютюнова індустрія, виробництво продуктів харчування і напоїв, фармкомпанії);
- новітні «проривні» технології (великі обсяги даних, мобільні системи, геноміка).
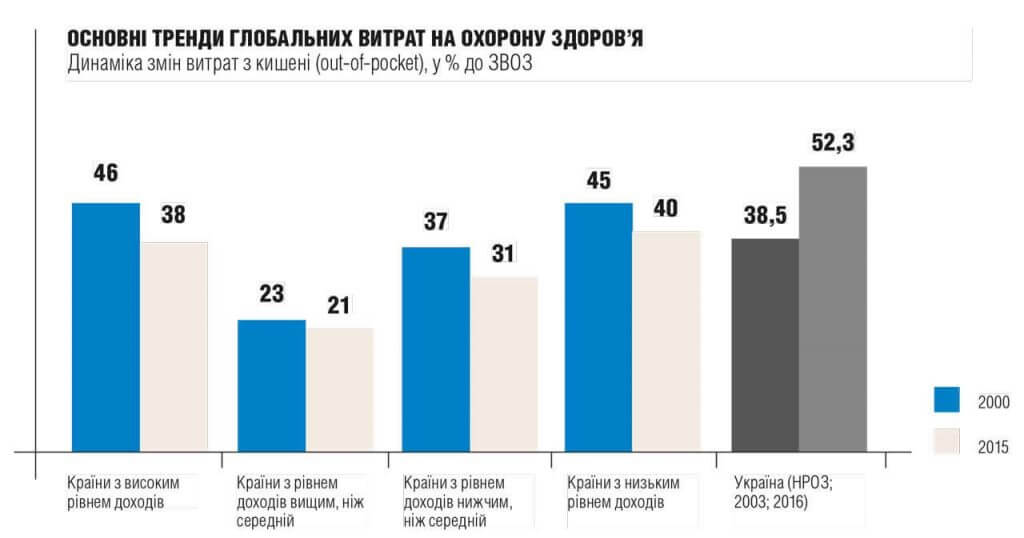
Безперечно, усе це призводить до того, що медицина стає «дорогим задоволенням». Так, за даними 2015 року глобальні витрати на охорону здоров’я сягнули 7,3 трлн дол., або близько 10% світового ВВП (у Європейському регіоні — 7,9%). «Економіка охорони здоров’я» зростала швидше, ніж світова, та й витрати розподілялися нерівномірно: 4% — річний темп приросту витрат на охорону здоров’я, 2,8% — темп економічного зростання (за підсумками 2000-2015 років). Існують й інші перекоси розподілу, зокрема понад 80% населення світу мешкають у країнах з низьким і середнім рівнями доходів, проте на них припадає лише близько 20% глобальних витрат на охорону здоров’я. Середньорічні витрати у розрахунку на одного жителя у світі становлять 1011 дол., однак у майже 50% країн цей показник не досягає 366 дол. (за даними 2016 року у Європейському регіоні він становив 2192 дол., в Україні — 167 дол.). У приблизно 50 країнах із населенням 2,7 млрд осіб на охорону здоров’я одного жителя витрачають менше 100 дол. на рік.
Фінансова парасолька
Міжнародне співтовариство схвалило використання як джерела фінансування охорони здоров’я податків, внесків від соціального медичного страхування та приватного медичного страхування. Однак найнадійнішою опорою є забезпечення адекватного та стабільного фінансування, яке не потребує прямих витрат «з кишені» пацієнта (офіційних чи неформальних). Своєю чергою ВООЗ рекомендує поєднувати різні джерела фінансування системи охорони здоров’я. Доцільним визнано й перехід від пасивного бюджетування до стратегічних закупівель шляхом реалізації наступних реформ:
- розмежування функцій замовника і постачальника послуг охорони здоров’я;
- децентралізація і створення відповідних агентств;
- акцентування уваги на результатах і цільових групах споживачів;
- реалізація політики для захисту вразливих груп населення.
Своєю чергою регулярний моніторинг витрат домогосподарств на охорону здоров’я допоможе отримати об’єктивну картину щодо універсального доступу до медичних послуг. Адже офіційні або неофіційні платежі за «медичний товар» навряд чи становлять проблему, якщо вони незначні або сплачуються людьми зі статками, чого не можна сказати про малозабезпечені категорії населення, які вимушені витрачати на це кошти, призначені на інші основні потреби (їжа, житло й опалення), що в довгостроковій перспективі також може призвести до погіршення здоров’я.
Значного удару по справедливому доступу до медичної допомоги завдає фінансово-економічна криза в окремій державі чи у більш глобальному масштабі. Адже зростання рівня безробіття та бідності саме по собі може привести до збільшення потреб населення в медичній допомозі й ускладнює можливість приватного фінансування послуг. Це особливо болісно для країн, де громадяни й без того потерпали від надмірних особистих платежів на медичну допомогу. Якщо держава не вдається до своєчасних і ефективних стратегічних дій, спрямованих на скорочення розриву в охопленні населення медичними послугами, ситуація ускладнюється ще більше.
Своєрідною відповіддю на кризу може бути скорочення витрат на охорону здоров’я (особливо якщо вони були значними або стійкими), однак воно не може бути вибірковим. Утім, деякі країни «під пресом» фінансово-економічної кризи 2008-2009 років вжили певних заходів, спрямованих на вирішення давньої проблеми несправедливості у джерелах фінансування медичних послуг. Наприклад, у Данії, Ірландії, Португалії скасували або обмежили податкові субсидії на особисті платежі громадян. Болгарія, Нідерланди, Словаччина, Чехія підвищили або скасували верхню межу заробітної плати для внесення страхових внесків. В Ірландії, Молдові, Хорватії, Чорногорії цілеспрямовано змінили рівні страхових внесків, щоб уникнути зростання фінансового тягаря на малозабезпечене населення. У Словаччині ставку страхового внеску поширили зокрема й на нерегулярні доходи.
Є кілька індикаторів для вимірювання фінансового захисту щодо універсального доступу до послуг охорони здоров’я в державі.=
На національному рівні це частка приватних витрат на охорону здоров’я від загальних. Згідно з рекомендаціями ВООЗ вона не має перевищувати 15-20%, інакше буде порушена вимога щодо фінансового захисту.
На рівні домогосподарства це частка тих із них, які витрачають на охорону здоров’я понад 40% споживчих витрат або 10% від загальних витрат домогосподарств.
Також ВООЗ використовує як показники рівня та справедливості охоплення медичними послугами 4 категорії основних медико-санітарних послуг:
- репродуктивне здоров’я та здоров’я матерів, новонароджених і дітей (планування сім’ї; допологове спостереження і допомога під час пологів; загальна імунізація дітей; звернення по медичну допомогу у зв’язку з дитячими хворобами);
- інфекційні хвороби (лікування туберкульозу; проведення антиретровірусної терапії; належна гігієна);
- неінфекційні захворювання (профілактика і лікування підвищеного артеріального тиску, підвищеного вмісту глюкози в крові; скринінг на рак шийки матки; вживання/невживання тютюну);
- потенціал служб і доступ до них (базовий доступ до лікарень; «щільність» розміщення працівників охорони здоров’я; доступ до основних лікарських засобів; безпека охорони здоров’я: дотримання міжнародних медико-санітарних правил).
На шляху до мети
За даними дослідження «Індекс здоров’я. Україна-2017», фінансовий тягар витрат на охорону здоров’я у нашій державі має не найкращий вигляд:
- сумарні витрати на останню госпіталізацію в стаціонар одного із членів домогосподарства становили 52,5% від їх загальних доходів;
- кожен четвертий респондент мав досвід відмови від госпіталізації через брак коштів;
- 53% з тих, хто платив за амбулаторну допомогу та/або лабораторно-діагностичні послуги, поскаржилися на те, що їм було складно знайти такі кошти, а 46% позичали їх;
- кожен третій респондент віком 60 років і старше відчував тягар витрат на ліки.
Однак багато країн світу можуть похвалитися успішним просуванням на шляху до загального охоплення медичними послугами. Хоча уряди держав, у яких медико-санітарні послуги традиційно доступні та прийнятні за ціною, нарікають на те, що в умовах постійного збільшення їх вартості їм дедалі складніше задовольняти зростаючі потреби населення.
Що ж потрібно для успішного просування до загального охоплення медичними послугами? Передусім — зміцнити систему охорони здоров’я в державі. Ключове значення мають надійні фінансові структури. Наприклад, об’єднані фонди обов’язкових джерел фінансування (таких як обов’язкові страхові внески) можуть розподілити серед населення фінансові ризики, обумовлені хворобами.
Поліпшення охоплення медико-санітарними послугами та показників здоров’я залежить і від доступності працівників охорони здоров’я та їх здатності надавати якісну комплексну медичну допомогу. Тому інвестиції в трудові ресурси, передусім на рівні первинної медико-санітарної допомоги, є вкрай необхідними й ефективними (з точки зору витрат). Інші критично важливі компоненти — успішне керівництво галуззю, надійні системи закупівель і постачання лікарських засобів, а також забезпечення належного функціонування системи медико-санітарної інформації.
Крім того, необхідно докорінно змінити систему надання послуг, аби вони були комплексними й орієнтованими на потреби пацієнтів і громад. Зокрема, йдеться про переорієнтацію служб охорони здоров’я з тим, щоб медична допомога надавалася в належних умовах і було забезпечено правильне співвідношення між амбулаторною та стаціонарною допомогою. До того ж медико-санітарні послуги (у тому числі й народна та комплементарна медицина) мають враховувати всебічні потреби й очікування людей і громад, тоді вони братимуть активнішу участь у політиці здоров’я.
Системи охорони здоров’я, які забезпечують високий ступінь фінансового захисту, зводять готівкові платежі до мінімуму, використовуючи комбінацію різних стратегій:
- забезпечення адекватного і стабільного державного фінансування;
- утвердження загального права громадян на доступ до широкого спектра послуг охорони здоров’я, що фінансуються державою, з обмеженою кількістю доплат (плати за користування);
- гарантування рівного і своєчасного доступу до послуг високої якості за найнижчою ціною;
- реалізація політики захисту вразливих груп населення.
Оскільки значна частка готівкових платежів населення витрачається на придбання фармпрепаратів для амбулаторного лікування, життєво важливу роль у зміцненні фінансового захисту відіграє політика, спрямована на розширення переліку лікарських засобів, що фінансуються державою, а також зниження їх вартості та забезпечення малозатратних призначень, відпусків і використання ліків.
Дивитися правді в очі
 Країни ЄС мають чітке уявлення про те, наскільки ефективною є їх політика з точки зору доступу населення до послуг охорони здоров’я. Адже з 2005 року показники незадоволених потреб відслідковують у рамках щорічного Європейського опитування про рівень доходів і життєвих умов (EU-SILC), який проводять у 28 державах — членах ЄС, а також в Ісландії, Норвегії та Швейцарії. Отримані дані засвідчили, що рівень незадоволеності потреб у медико-санітарних послугах у згаданих державах не дуже високий: у середньому її відчувають менше 4% населення, хоча є і помітні відмінності як усередині згаданих країн, так і між ними. Найвагомішою причиною незадоволених потреб населення визнано вартість медичних послуг.
Країни ЄС мають чітке уявлення про те, наскільки ефективною є їх політика з точки зору доступу населення до послуг охорони здоров’я. Адже з 2005 року показники незадоволених потреб відслідковують у рамках щорічного Європейського опитування про рівень доходів і життєвих умов (EU-SILC), який проводять у 28 державах — членах ЄС, а також в Ісландії, Норвегії та Швейцарії. Отримані дані засвідчили, що рівень незадоволеності потреб у медико-санітарних послугах у згаданих державах не дуже високий: у середньому її відчувають менше 4% населення, хоча є і помітні відмінності як усередині згаданих країн, так і між ними. Найвагомішою причиною незадоволених потреб населення визнано вартість медичних послуг.
Встановлено, що не всі країни з високим доходом забезпечують загальний доступ населення до широкого спектра медико-санітарних послуг, які фінансуються державою, — майже скрізь передбачається їх додаткова оплата. У багатьох країнах, навіть з високим рівнем доходів, широко використовують готівкову оплату послуг. Зокрема, у Європейському регіоні ВООЗ на такий вид оплати припадає понад 1/5 усіх витрат на медичні послуги (у 15 із 34 країн з високим рівнем доходу, за даними 2014 року).
Однак забезпечення фінансового захисту визнано ключовим завданням системи охорони здоров’я і центральним компонентом в оцінці її ефективності в усіх без винятку країнах, незалежно від економічного стану, — усі вони взяли на себе зобов’язання досягнути Цілей сталого розвитку. Тому особливого значення набувають політичні рішення. Адже навіть країни з високим рівнем доходу відчувають бюджетні обмеження і змушені йти на компроміс під час розподілу ресурсів. Бо всі усвідомлюють, що неспроможність держави забезпечити захист вразливих груп населення (наприклад, шляхом звільнення від доплат) лише посилить фінансові труднощі.
Утім, політичні досягнення можуть виявитися недовговічними. Тож варто передбачити надійніші важелі забезпечення універсального доступу до медичного обслуговування:
- інклюзивність: підвищення рівня охоплення послугами охорони здоров’я, їх доступності та фінансового захисту для кожного громадянина;
- інвестиції: обґрунтування необхідності вкладення ресурсів у систему охорони здоров’я;
- інновації: їх використання для задоволення потреб населення.
Постійний моніторинг фінансового захисту, поєднаний з глибоким аналізом на національному рівні, допоможе краще зрозуміти рівень фінансових труднощів, їх чинники і політичні аспекти, а також визначити конкретні кроки для поліпшення ситуації. Програми, спрямовані на пом’якшення фінансових труднощів, також, ймовірно, зменшать кількість незадоволених потреб.
Здоров’я — кожному
Протягом останніх десятиліть загальне охоплення послугами охорони здоров’я стало ключовою стратегією для забезпечення прогресу в досягненні інших цілей, пов’язаних з розвитком суспільства. Адже доступ до основних якісних послуг і фінансовий захист не тільки поліпшують здоров’я населення та збільшують тривалість життя, а й убезпечують держави від епідемій, скорочують масштаби бідності й загрози голоду, сприяють створенню робочих місць, економічному зростанню та гендерній рівності у суспільстві.
Тому у 2018 році гасло Всесвітнього дня здоров’я звучить так: «Здоров’я — для всіх», що означає: усі люди можуть отримувати якісні послуги охорони здоров’я там і тоді, де і коли вони їх потребують, при цьому не відчуваючи фінансових труднощів. Ніхто не повинен робити вибір між здоров’ям й іншими життєвими потребами, а універсальне охоплення стане ключем до здоров’я нації та благополуччя держави. Така мета цілком досяжна, і досвід багатьох успішних у цьому плані країн тому підтвердження.
Універсального рецепта успіху, на жаль, не існує, і кожна країна має шукати і налягати на «власні весла». Хоча деякі орієнтири варто засвоїти.
По-перше, для забезпечення дійсно універсального медичного обслуговування в державі необхідно зорієнтувати систему охорони здоров’я не на хвороби і заклади, а на здоров’я і людей.
По-друге, «загальний» означає «для всіх», а не для обраних чи внесених у певний перелік, навіть під приводом благих намірів.
По-третє, якщо родина витрачає на послуги охорони здоров’я щонайменше 10% свого бюджету, такий стан речей у світі визнається «катастрофічним». І головний урок: загальне охоплення послугами охорони здоров’я може бути забезпечене, але тільки за умови сильної політичної волі та консолідації зусиль усіх зацікавлених сторін.











